Главная > Йога > Йога-терапия > Йогатерапия патологии коленных суставов. Автор: Киселёва Татьяна
Йогатерапия патологии коленных суставов
Автор: Киселёва Татьяна,
оформление и интернет вёрстка: Киселёв Алексей.
Киселёва Татьяна - преподаёт йогу с 2011 года. Опыт личной практики с 2008 года. Закончила курсы для преподавателей йоги: 300 часовой курс по Универсальной Йоге с правом преподавания и 200 часовой курс центра йоги «Прана» с правом преподавания сложного уровня. Проходила обучение по соматике Ханна, тайскому массажу, йоге для беременных и окончила обучение в "Санкт-Петербургском институте восточных методов реабилитации" под руководством Артёма Фролова по йогатерапии с получением диплома.
Подробнее по ссылке.
Оглавление
- 1. Определение заболевания и актуальность проблемы
- 1.1. Актуальность темы
- 1.2. Строение коленного сустава:
- 1.3. Терминология
- 1.4. Классификация болезней суставов [4]
- 2. Этиология (причины и факторы риска)
- 3. Патогенез заболевания (механизм возникновения и течения) [20]
- 4. Клиническая картина (проявления и особенности течения болезни)
- 5. Обзор методов диагностики [4, 5, 30, 31]
- 6. Краткий обзор современных методов лечения
- 6.1. Общее алгоритмы лечения симптомов
- 6.2. Надрыв и разрыв связок коленного сустава
- 6.3. Лечение артрита
- 6.4. Лечение артроза [31]
- 6.5. Лечение менископатии [22a, 29]
- 6.5.1. Классификация травм менисков и выбор стратегии лечения
- 6.5.2. Надрыв мениска, консервативное лечение
- 6.5.3. Блокада коленного сустава
- 6.5.4. Небольшой разрыв мениска, хирургическое лечение
- 6.5.5. Разрыв мениска, менискоэктомия и имплантация мениска
- 6.5.6. Кистозного перерождения мениска, хирургическое лечение
- 6.5.7. Послеоперационная реабилитация
- 6.6. Лечение невралгии
- 7. Обзор современных научных источников, отражающих эффективность практики йоги при заболеваниях коленей
- 7.1. Йога у взрослых с артритом: результаты рандомизированного контролируемого прагматического процесса [23.a]
- 7.2. Йога для лечения остеоартрита коленного сустава у пожилых женщин: экспериментальное рандомизированное контролируемое исследование [23.b]
- 7.3. Влияние хатха-йоги на остеоартрит коленного сустава [23.c]
- 7.4. Влияние интегрированной йогатерапии на боль, утреннюю скованность и беспокойство при остеоартрите коленного сустава: рандомизированное контрольное исследование [23.d]
- 8. Обзор методов йогатерапии в основных йогических традициях)
- 9. Подробное изложение предлагаемой методики йогатерапии с обоснованием механизмов её действия [24, 25, 25, 30, 31]
- 9.1. Основные направления йогатерапии при патологии коленей
- 9.2. Динамические вьяямы
- 9.3. Тракции
- 9.4. Силовые упражнения для «заинтересованной» мышечной группы
- 9.5. Растяжение и ПИР для «заинтересованной» мышечной группы
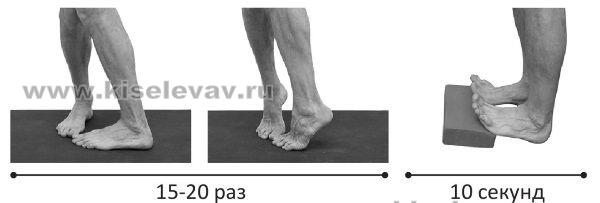
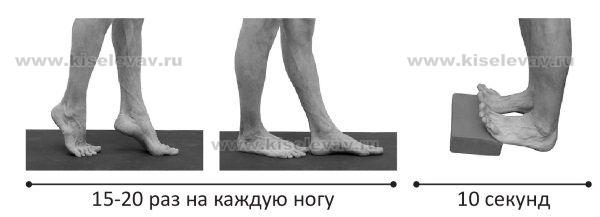
- 9.6. Работа с осанкой и профилактика плоскостопия
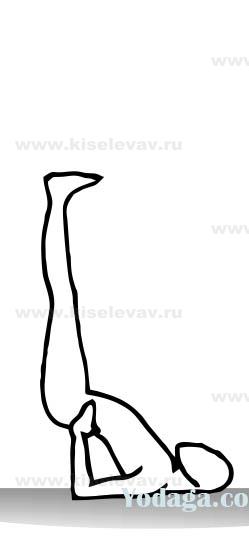
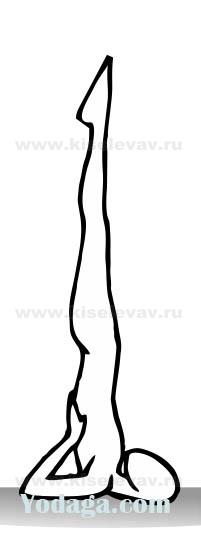
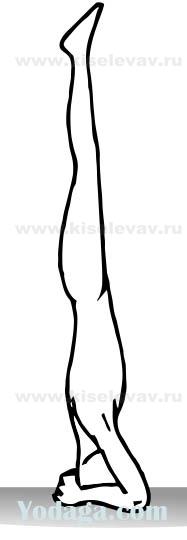
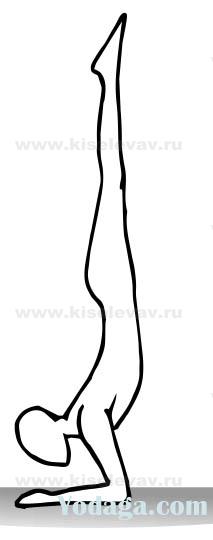
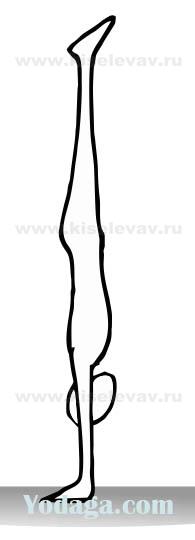
- 9.7. Перевернутые позы в доступном варианте
- 9.8. Техники дыхания и релаксации для нормализации тонуса нервной системы
- 9.9. Противопоказания
- 10. Описание собственного клинического случая
- 11. Список литературы
1. Определение заболевания и актуальность проблемы
1.1. Актуальность темы
Коленный сустав - самый травмируемый сустав человека. На его долю приходится до 50% повреждений всех суставов [1].Коленный сустав является достаточно хрупким, совершает движения только в двух направлениях (сгибание - разгибание), при этом он расположен в нижней части тела и принимает практически весь его вес.
Игнорируя технику безопасности при занятиях спортом и йогой или при неловком движении в быту его можно легко повредить. А при недостаточно или чрезмерно подвижном образе жизни возможно создать условия для дегенеративных изменений в суставе. Как видно на диаграмме выше, коленный сустав подвержен наиболее раннему появлению остеоартроза.
1.2. Строение коленного сустава
1.2.1. Костные структуры
Коленный сустав сформирован концами двух трубчатых костей – бедренной и большеберцовой, а также надколенником (коленной чашечкой). По сути, этот сустав включает в себя два сочленения: одно из них – бедренно-большеберцовое (соединение двух костей) и бедренно-надколенниковое (соединение чашечки и бедренной кости).Верхняя часть бедренно-большеберцового сочленения сустава образована двумя полукруглыми возвышенностями бедренной кости - мыщелками. Покрытие мыщелков состоит из хрящевой ткани. Во время движения мыщелки взаимодействуют с поверхностью большеберцовой кости, которая называется большеберцовое плато. Это плато делится на две части: медиальное (у центра тела) и латеральное. Коленная чашечка передвигается по пателлофеморальному углублению, образуемому бедренными мыщелками.
Надколенник представляет собой треугольной формы кость, которая находится спереди. Он выполняет защитную роль, а также перераспределяет нагрузку, при сокращении четырехглавой мышцы. Т.е. коленная чашечка выполняет роль блока, без которого четырехглавой мышце приходилось бы совершать намного большее усилия, для разгибания ноги в коленном суставе.
Но костные структуры играют лишь роль каркаса, к которым крепятся мягкие ткани, усиливающие коленный сустав и стабилизирующие его движения.
1.2.2. Хрящевые структуры
Внутренняя поверхность коленного сустава частично выстлана хрящевыми тканями, которые смягчают трение, амортизируют нагрузки и предохраняют костные ткани от преждевременного износа. Также хрящи служат основным источником «питания» сустава – поглощая из синовиальной оболочки и прилегающих тканей питательные вещества, хрящи насыщают ими костные ткани.Но главными элементами коленного сустава, которые относятся к хрящевым тканям, являются мениски – эластичные хрящи серповидной формы. Остановимся на их описании подробнее, т.к. мениски достаточно уязвимы и их разрыв – одна из самых распространенных травм колена.
В коленном сочленении есть 2 мениска: наружный (латеральный) и внутренний (медиальный). Каждый из них, помимо тела, имеет два рога: передний и задний. Спереди и сзади хрящи своими рогами прикрепляются к расположенным на плато большеберцовой кости бугоркам.
Внутренний (медиальный) мениск имеет вытянутую С-образную форму, более широкую в зоне тела и сужающуюся к рогам. Он занимает около 60% плато большеберцовой кости. Внешним краем он довольно плотно соединен с суставной капсулой. Тройное крепление ограничивает его подвижность и увеличивает частоту травм.
Более подвижный внешний (латеральный) мениск коленного сустава имеет округлую форму, напоминающую незамкнутое кольцо, он более широкий и толстый. Травмируется он намного реже.
В системе крепления менисков участвуют связки.
Толщина менисков в центральной части меньше, чем на периферии. Такое строение образует небольшую впадину на поверхности большеберцового плато, обеспечивает устойчивость и позволяет равномернее распределить нагрузку. Если бы мениски отсутствовали, то плато испытывало бы чрезмерные нагрузки, а все давление бы оказывалось на одну точку поверхности большеберцовой кости.
Функции менисков:
- Прежде всего защищает элементы сочленения от истирания и травм
- амортизационные функции
- смягчение отрицательного воздействия ударных (резких прыжках, беге) и просто больших нагрузок.
- стабилизация сочленения – предупреждение чрезмерной подвижности
- ограничение амплитуды движений
- равномерное распределение нагрузки по поверхности плато большеберцовой кости
- улучшение скольжения благодаря равномерному распределению синовиальной жидкости
- снижение давления на плато большеберцовой кости
Волокна Микроструктура мениска в норме представлена волокнами особого белка – коллагена. Эти волокна ориентированы преимущественно циркулярно, т.е. вдоль мениска. Меньшая часть коллагеновых волокон мениска ориентирована радиально, т.е. от края к центру. Есть еще один вариант волокон – перфорантные. Их меньше всего, они идут «беспорядчно», связывая между собой циркулярные и радиальные волокна. Радиально волокна ориентированы главным образом у поверхности мениска; перекрещиваясь, они образуют сеть, обеспечивающую, как полагают, устойчивость поверхности мениска к силе сдвига. Циркулярные волокна составляют основную часть сердцевины менисков; такое расположение волокон обеспечивает распределение продольной нагрузки на коленный сустав.
В пересчете на сухое вещество мениск состоит примерно на 60—70% из коллагена, на 8—13% — из белков внеклеточного матрикса и на 0,6% — из эластина. Коллаген в основном представлен I типом и в небольшом количестве II, III, V и VI типами.
Кровоснабжение
У новорожденных вся ткань менисков пронизана кровеносными сосудами, но уже к 9-месячному возрасту из внутренней трети менисков сосуды полностью исчезают. У взрослых сосудистая сеть имеется только в самой наружной части мениска (10—30% наружного края) и с возрастом кровоснабжение мениска только ухудшается. С точки зрения кровоснабжения мениск делится на две зоны (красную и белую) или на три зоны (красную, красно-белую и белую).
Поперечный срез мениска коленного сустава имеет треугольную форму. Кровеносные сосуды заходят в толщу мениска снаружи, и находятся в той части, которая прилегает к капсуле сустава.
Первая зона – граница между капсулой сустава и мениском (красная-красная зона, или R-R).
Вторая зона – граница между красной и белой зонами мениска (красная-белая зона или R-W зона).
Третья зона – белая-белая (W-W), т.е. там, где нет кровеносных сосудов.
К клеткам внутренних двух третей мениска питательные вещества поступают за счет диффузии и активного транспорта из синовиальной жи Сравнительно бедна сосудами и та часть латерального мениска, около которой в коленный сустав проникает сухожилие подколенной мышцы (рыжая стрелочка на рисунке). Это можно увидеть по фотографии кровеносных сосудов латерального мениска после того, как в кровоток был введен контрастный препарат.
1.2.3. Суставная капсула
Огромное значение в коленном суставе имеет суставная капсула, которая чаще всего и является причиной болевых ощущений в колене (прим. сам сустав в принципе болеть не может, так как там нет нервных окончаний). Суставная капсула прикрепляется к краю бедренной кости под надмыщелками, к краю большеберцовой кости и надколеннику. К надколеннику она прикрепляется таким образом, что его передняя поверхность оказывается за пределами полости сустава. Внутри суставной капсулы имеется синовиальная мембрана, которая выстилается на поверхности сочленяющихся костей до линии суставных хрящей.
1.2.4. Синовиальные сумки
Суставная капсула коленного сустава образует ряд синовиальных сумок, которые залегают по ходу мышц и сухожилий, при этом они не сообщаются с самой полостью сустава. Самой крупной сумкой является наднадколенниковая сумка, и располагается она между сухожилием четырехглавой мышцы и бедренной костью.1.2.5. Связочный аппарат
Кости коленного сустава фиксируются соединительной тканью. Для укрепления суставной капсулы и предотвращения боковых движений в боковых частях находятся связки: латеральная и медиальная. Движения вперед-назад контролируют крестообразные связки, которые находятся в центре коленного сустава. Большеберцовая кость удерживается передней крестообразной связкой, которая не позволяет кости соскользнуть вперед. Чтобы большеберцовая кость не соскальзывала назад по отношению к бедренной кости, ее закрепляет задняя крестообразная связка.Коленный сустав стабилизируется связками, которые обычно делят на две группы:
- наружные, внекапсульные (связки, находящиеся вне полости сустава);
- внутренние, внутрикапсульные (связки внутри сустава).
К внешним связкам можно отнести:
- Большеберцовая коллатеральная связка (медиальная коллатеральная связка, внутренняя боковая связка) (Lig. collaterale tibiale) начинается от медиального мыщелка бедренной кости и направляется вниз, срастаясь с суставной капсулой и медиальным мениском, достигая проксимального эпифиза большеберцовой кости;
- Малоберцовая коллатеральная связка (латеральная коллатеральная связка, наружная боковая связка) (Lig. сollaterale fibulare) идет от латерального надмыщелка бедра вниз и прикрепляется к латеральной поверхности головки малоберцовой кости. Малоберцовая коллатеральная связка, так же, как и tibiale, срастается с суставной капсулой;
- Связка надколенника — это, по сути, продолжение сухожилия четырехглавой мышцы бедра. Сухожилие этой мышцы подходит к надколеннику, охватывает его со всех сторон, и продолжается вниз, достигая большеберцовой кости. Некоторая часть пучков этого сухожилия, которая достигает бугристости большеберцовой кости, называется связкой надколенника;
- Латеральная и медиальная поддерживающая связка. Это также продолжение сухожилия четырехглавой мышцы, но эти пучки направляются от надколенника к наружному и внутреннему мыщелкам большеберцовой кости;
- Поддерживающие связки надколенника. Прикрепляются к надмыщелкам бедренной кости. Исходя из названия, эти связки выполняют важную роль, удерживая надколенник в нужном положении;
- Косая и дугообразная подколенная связки:
- Косая подколенная связка (Lig. popliteum obliquum) укрепляет задние отделы суставной капсулы и представляет собой часть пучков сухожилия полуперепончатой мышцы. Связка берет свое начало у медиального мыщелка большеберцовой кости к латеральному мыщелку бедренной кости, отдавая часть пучков в суставную капсулу;
- Дугообразная связка (Lig. Popliteum arcuatym) начинается от внешнего мыщелка бедра и головки малоберцовой кости, прикрепляется к косой подколенной связке и идет дальше к латеральному мыщелку большеберцовой кости. В средних отделах дугообразная связка прикрепляется к косой подколенной связке.
- Крестообразные связки. Сюда стоит отдельно выделить переднюю крестообразную и заднюю крестообразную связки.
- Передняя крестообразная связка (Lig. cruciatum anterius) коленного сустава берет свое начало с внутренней поверхности внешнего мыщелка бедра, направляется вперед и медиально прикрепляется на переднем межмыщелковом поле большеберцовой кости;
- Задняя крестообразная связка (Lig. cruciatum рosterius), наоборот, берет свое начало на внутренней поверхности внутреннего мыщелка бедра, направляется назад медиально и прикрепляется к заднему межмыщелковому полю большеберцовой кости.
- Есть еще три связки, относящиеся к менискам:
- поперечная связка колена (Lig. transversum genus) - служит для соединения передней поверхности мыщелков;
- передняя мениско-бедренная связка (Lig. meniscofemorale anterius) - соединяет передний отдел медиального мениска с латеральным мыщелком бедренной кости;
- задняя мениско-бедренная связка (Lig. meniscofemorale posterius) - берет свое начало от заднего отдела латерального мениска и следует до медиального мыщелка бедренной кости.
1 - бедренная кость, 1a - надколенниковая поверхность бедренной кости, 1b - медиальный мыщелок бедренной кости, 1c - латеральный мыщелок бедренной кости, 2 - большеберцовая кость, 2a - бугристость большеберцовой кости, 2b - медиальный мыщелок большеберцовой кости, 2с - латеральный мыщелок большеберцовой кости, 3 – головка малоберцовой кость, 3a - передняя связка головки малоберцовой кости, 3b - задняя связка головки малоберцовой кости, 4 – надколенник, 4a – связка надколенника, 5 – медиальный мениск, 6 – латеральный мениск, 6a - передняя мениско-бедренная связка, 6b - задняя мениско-бедренная связка, 7 – передняя крестообразная связка, 8 – задняя крестообразная связка, 9 - большеберцовая коллатеральная связка, 10 - малоберцовая коллатеральная связка, 11 – поперечная связка колена, 12 - сухожилие четырехглавой мышцы бедра (отрезано и опущено вниз), 13 - сухожилие двуглавой мышцы бедра, 14 - сухожилие подколенной мышцы (отвернуто и отрезано), 15 - межкостная перепонка голени
1.2.6. Мышцы
Работу сустава обеспечивают мышцы, располагающиеся вокруг него. Мышцы фиксируют колено человека делятся на три группы:- Обеспечивающие сгибание колена:
- двуглавая мышцы бедра;
- полусухожильная и полуперепончатая мышца бедра;
- портняжная и тонкая мышца;
- подколенная мышца;
- икроножная мышца;
- подошвенная мышца.
- Разгибание обеспечивается благодаря четырёхглавой мышце бедра, состоящей из 4-х пучков (мышц):
- прямая мышца бедра;
- латеральная и медиальная широкая мышца бедра;
- промежуточная широкая мышца бедра.
- Пронация коленного сустава обеспечивается следующими мышцами:
- полусухожильная и полуперепончатая;
- портняжная и тонкая;
- медиальная головка икроножной;
- подколенная.
- Супинация коленного сустава обеспечивается
- двуглавой мышцей бедра;
- латеральной головкой икроножной.
1.2.7. Иннервация и кровоснабжение коленного сустава
Периферический нерв, выполняющий иннервацию коленного сустава, является ветвью седалищного нерва. В области колена, на уровне верхнего угла подколенной ямки, происходит его разветвление на нерв большой берцовой кости и общий нерв малоберцовой кости. Эти ветви несут нервные волокна к мышцам, сухожильям, внутриполостным и внеполосным системам коленного сустава. В области подколенной чашечки образуется инфрапателлярный пучок, скопление большого количества нервных окончаний подкожно.- Заднюю часть колена иннервирует большеберцовый нерв суставными ветвями;
- Переднюю наружную часть коленной чашечки иннервирует малоберцовый нерв, который проходит под двуглавой мышцей;
- В мениск нервные сплетения проникают с кровеносными сосудами. Нервы в менисках проходят вдоль периферии хрящевого тела. Нервные пучки менисков образуют мякотные и безмякотные нервные волокна.
1.2.8. Кровеносная система
Кровеносная система питает все элементы сустава. Сеть анастомозов соединяет между собой все вены колена. Околосуставная клетчатка содержит венозную сеть, состоящую из вен, выходящих из суставной сумки. Самые крупные сосуды находятся на задней части.Подколенная артерия является продолжением бедренной артерии и берет свое начало дистальнее приводящего канала. Проходит по дну подколенной ямки, примыкая к поверхности кости бедра, затем к суставной капсуле сустава, в нижнем отделе питает подколенную мышцу. Заканчивается подколенная артерия под краем камбаловидной мышцы. По ходу артерия делится на ветви, несущие кровь к коленному суставу и прилегающим к нему мышцам. К ветвям подколенной артерии относят: верхняя коленная артерия, латеральная и медиальная, средняя коленная артерия, нижняя коленная артерия, латеральная и медиальная.
Подколенная вена образуется путем слияния задней и передней большеберцовой вен, малой скрытой вены, которые проходя по голени, собирают кровь от мышц и костей области коленного сустава.
Большая подкожная вена поднимаясь по направлению поверхности голени от стопы, собирает коллатеральные ветви, направляющиеся от кожи, и впадает в большую бедренную вену. Малая подкожная вена. Начинается от тыла стопы, поднимается по задней поверхности голени до подколенной ямки, там происходит слияние и образовывается подколенная вена.
1.2.9. Лимфатические сосуды
Кровеносная система располагаются вдоль кровеносных сосудов. Лимфоотток с передней внутренней части осуществляется в большие паховые лимфоузлы.Лимфатические сосуды передней части попадают в подколенную ямку и соединяются с лимфатическими подколенными узлами. С задней части лимфатические сосуды также впадают в сеть лимфатических сосудов подколенной ямки.
1.3. Терминология
Данные термины отражают происхождение и локализацию патологии локомоторной системы [5]:- Артралгия - боль, возникающая в суставе (при этом заметные нарушения могут и отсутствовать);
- Артрит - воспалительный процесс в суставах и околосуставных тканях. Разделяют:
- Моноартрит - артрит только одного сустава;
- Олигоартрит / поциартикулярное поражение - артрит с поражением от двух до четырех суставов (или малых суставных групп, напр., кисти);
- Полиартрит - артрит с поражением более четырех суставов (или групп суставов);
- Артропатия - объективно определяемое нарушение в суставе;
- Хондропатия - процесс, приводящий к потере хряща;
- Капсулит – воспаление / заболевание капсулы;
- Теносиновит - воспаление сухожильного влагалища;
- Тендинит - воспаление сухожилия;
- Энтезопатия – воспаление / поражение энтезиса (места прикрепления сухожилий и связок к кости);
- Миопатия – заболевание / поражение мышц;
- Миозит - воспаление мышц;
- Подвывих - суставные поверхности находятся в контакте, но их конгруэнтность нарушена;
- Вывих - полная потеря контакта суставных поверхностей;
Другие термины [5, 6, 20, 21, интернет]:
- артроз - дегенеративно-дистрофические изменения и разрушения хрящевой и костной ткани суставов;
- гонартрит – артрит коленного сустава;
- гонартроз – артроз коленного сустава;
- менископатия – это заболевание, при котором происходит нарушение целостности мениска коленного сустава;
- растяжение связок - обычно возникает при резких движениях в суставе, превышающих его нормальную амплитуду. Чаще всего растяжению подвергаются связки голеностопного и коленного суставов. Растяжение связок на самом деле всегда представляет собой их разрыв:
- надрыв связки:
- на микроскопическом уровне - при небольшом растяжении;
- на уровне отдельных коллагеновых волокон - при средней степени травмы.
- разрыв всей связки - при сильной травме;
- термин «интралигаментозное дистрофическое изменение/повреждение» является более дипломатичной заменой термина «растяжение связки»
- надрыв связки:
- бурсит - воспаление бурс (сухожильных сумок), при котором также может наблюдаться скопление жидкости, то есть синовит бурсы (ведь сумки выстланы синовиальной оболочкой);
- синовит - помимо небольших сухожильных сумок, в суставной полости колена есть еще и одна большая сумка, окружающая весь сустав - именно воспаление ее синовиальной оболочки и является истинным синовитом коленного сустава;
- вывих надколенника – заболевание дистрофической (реже травматической) природы, связанное со слабостью или поражением связок (нестабильность надколенника);
- хондропатия, или остеохондропатия – синовиальная жидкость начинает преобразовываться в хрящевую ткань с образованием уплотнений;
- хондроматоз – частичное превращение синовиальной оболочки в хрящевую ткань с образованием в ней плотных доброкачественных структур (узелков) – хондром;
- Хондромаляция надколенника – прогрессирующее заболевание, в ходе которого происходит разрушение хряща в суставной поверхности надколенника;
- киста Беккера (киста коленного сустава, грыжа подколенной ямки, бурсит подколенной ямки) – представляет собой плотное, мягкое и эластичное опухолевидное образование, располагающееся на поверхности коленного сустава сзади (в подколенной ямке). На мести этого образования, кожа имеет нормальный цвет и не спаяна с соседними тканями. Достигнув значительных размеров, сопровождается болью и ограничением сгибания в коленном суставе, возможны онемение и парестезии в области подошвы. Может способствовать варикозу;
- синдром Плика (Plica - складка) – синовиальная оболочка сустава имеет четыре складки, для обеспечения в суставе движения без ограничений. Одна из них называется медиальной складкой. Прикрепляется к нижнему концу надколенника и продолжается вплоть до прикрепления к дистальному концу бедренной кости. Когда складка чрезмерно раздражена под действием прямого повторяющегося травматического действия или травмы, происходит отечность синовиальной ткани, что может привести к болезненности. Затем на складке образуются рубцы с последующим утолщением ткани. И раздражение прилегающих тканей ещё больше усиливается;
- артремфит (греч.: артро - сустав, емфитео - насаждать, внедрять) или на врачебном сленге «суставная мышь» - свободно перемещающийся осколок в полости сустава, который представляет собой отколотую частицу хряща, костной ткани, мениска или синовиальной оболочки или же затвердевший фибриновый сгусток. В полости сустава может быть сразу несколько осколков. Лечение только хирургическое. Осложнение при отсутствии лечения - крупный осколок будет разрушать хрящевую и костную ткань, в результате чего коленный сустав потеряет былую подвижность;
- болезнь Кенига (рассекающий остеохондрит, остеохондропатия Кенига, остеохондрит Кенига, диссецирующая остеохондропатия). По Кенигу, в основе этого явления лежит т. н. «травматический некроз» – образование дефекта клиновидной формы в эпифизах трубчатых костей в результате омертвления участка костной ткани, но не суставного хряща. Чаще поражается коленный сустав, реже – плечевой, локтевой, грудинно-ключичный; а также тела позвонков. Травма, острая либо хроническая, провоцирует нарушение кровоснабжения локального участка кости, вследствие чего возникает некроз. В итоге в эпифизе образуется дефект, а омертвевший участок кости выходит в полость сустава. Этот кусочек кости, болтающийся внутри сустава, носит забавное название «суставная мышь»;
- болезнь Осгуда–Шлаттера (Osgood–Schlatter disease) – хондропатия в области бугристости большеберцовой кости, поражение места прикрепления сухожилия под коленной чашечкой. Чаще развивается в возрасте 10-18 лет у лиц, подверженных высоким физическим нагрузкам, занимающихся спортом, но может развиваться и без каких-то внешних воздействий. Патологический процесс, как правило, самоограничивается. Возникновение его обусловлено нагрузками на сухожилие четырёхглавой мышцы бедра, прикрепленной к бугристости большеберцовой кости. На фоне ускоренного роста в подростковом возрасте, повторяющиеся нагрузки на четырёхглавую мышцу, передаваясь через её сухожилие на незрелую бугристость большеберцовой кости, могут спровоцировать подострый перелом последней в сочетании с тендинитом. Эти изменения приводят к формированию патологических костных разрастаний, болезненных при резких движениях. При опоре на колено боль может иррадиировать по ходу сухожилия. Местные воспалительные изменения отсутствуют или слабо выражены. Часто вслед за одним заболевает и другое колено.
Болезненность и боли держатся месяцами, обостряясь под влиянием механических инсультов, постепенно исчезая в течение года, редко позднее. Костный выступ остается, но без всякого ущерба для функции колена.
Лечение: создание покоя конечности, вплоть до полного освобождения от уроков физической культуры. Физиотерапия. Оперативное удаление костных фрагментов. Обязательное держание колена в бинте так как возможен отрыв четырёхглавой мышцы; - болезнь Гоффа (липоартрит) – это немикробные, хронические воспалительные изменения жирового образования колена. Коленный сустав имеет в своем составе скопления жировой клетчатки, тело Гоффа, которые заключены в отдельную капсулу и располагаются между синовиальной оболочкой сустава и собственной связкой надколенника. Основная задача жирового тела – это амортизация и перераспределение нагрузки с синовиальной оболочки при движениях в суставе. Это скопление жировых клеток богато кровеносными и лимфатическими сосудами, а также нервными окончаниями.
Причиной липоартрита служат повторяющиеся травмы колена, длительная работа на коленях. Возникают постоянные перегрузки жирового тела, жировое тело постоянно сдавливается, что провоцирует его воспаление и увеличение в объеме, с последующим замещением на фиброзную ткань. В результате жировое тело зажимается между бедренной и большеберцовой костью, происходит кровоизлияния из сосудов, отекание и разрастание в объеме тельца Гоффа. Развивается асептический воспалительный процесс, который склонен к хроническому течению;
- невропатия – нарушение целостности или воспаление отдельного нерва или его миелиновой оболочки;
- полиневропатия (полинейропатия) - это диффузное, симметричное поражение нескольких периферических нервов;
- радикулопатия – поражение нервного корешка;
- ганглионит – поражение нервного узла;
- плексопатия– поражение нервного сплетения;
- невралгия («нервная боль») — это заболевание периферических нервов, сопровождаемое приступами сильной боли;
- неврит – воспалительное заболевание нерва;
- ишиас - это общее название поражения седалищного нерва, которое может быть вызвано рядом причин. Синонимы:
- ишальгия – боль по ходу седалищного нерва
- люмбоишиалгия – боль в пояснице и по ходу седалищного нерва
- корешковая компрессия по ходу последних поясничных или первого крестцового нерва
- синдром грушевидной мышцы
1.4. Классификация болезней суставов [4]
(по Е.Т.Скляренко, в нашем отображении)До настоящего времени существуют и используются различные классификации заболеваний суставов. Авторы справочника считают, что классификация Е.Т. Скляренко, разработанная на основе классификации ВОЗ , наиболее приемлема для практического врача.
- Врожденные заболевания суставов - аномалии (дисплазии): локальные и системные. Формируются на этапах пренатального развития, проявляются в периоды роста или протекают скрыто
- Первичные воспалительные заболевания суставов (артриты) разделены на две подгруппы:
- специфические артриты с известной этиологией
- неспецифические артриты, этиология которых не раскрыта
- Дистрофические заболевания суставов. Среди них выделяют:
- первичные - идиопатические дистрофические заболевания, причины возникновения которых выяснить не удается
- вторичные - возникающие после травм, перенесенных воспалительных процессов, вторичных нарушений остеогенеза и т.д.
В обеих подгруппах, согласно классификации Н.С.Косинской (1961), необходимо учитывать три формы патологического процесса : деформирующий остеоартроз, кистозную перестройку и асептический некроз
- Остеохондропатии: Болезнь Пертеса, Келлера 1,2 ; Осгут-Шляттера, Олье, Гаглунда
- Облигатные заболевания суставов. Облигатные артриты и артрозы являются обязательным проявлением клинической картины соматических болезней (ревматических, инфекционных, системных заболеваний соединительной ткани, нервной системы, крови, легких, эндокринной системы, обмена веществ, аллергических и профессиональных болезней)
- Заболевания суставов как осложнения соматических болезней (инфекционные болезни костей, сепсис и т.д.). воспалительные и дистрофические.
- Заболевания периартикулярных тканей: воспалительные и дистрофические заболевания периартикулярных тканей (бурситы, лигаментиты, тендовагиниты, фасциты, периартрозы, миофиброзы)
- Опухоли суставов и периартикулярных тканей: доброкачественные злокачественные.
- Диверсификационные (разнообразные) заболевания суставов. Сюда отнесены все редко встречающиеся заболевания суставов, которые не имеют ни этиологической, ни клинической общности (гиповитаминоз "С", ксантоматоз, охроноз, полидромный ревматизм, множественный ретикулогистиоцитоз, люпоидный дерматоартрит, саркоидоз, гипертрофическая остеоартропатия (болезнь Бомберга), интермиттирующий гидроартроз, гемахромоцитоз и др.
2. Этиология (причины и факторы риска)
Причины возникновения изменений в суставах [10, 30]:- травмы и микротравмы суставов: ушибы, подвывихи, вывихи, внутрисуставные переломы, кровоизлияния в полость сустава;
- артриты любой этиологии;
- нарушение нормальной конгруэнтности суставных поверхностей в результате деформации коленных суставов, вследствие X-или О-образной формы ног, нарушения осанки, деформации стоп, гипермобильности суставов;
- эндокринные и обменные заболевания (подагра, ожирение, хондрокальциноз, снижение секреции эстрогенов – постменопаузальный период и др.);
- нарушение кровоснабжения (в результате атеросклеротического, диабетического изменения сосудов) и/или иннервации кости (нейротрофическая артропатия);
- врожденное снижение резистентности хряща (устойчивости к нагрузкам);
- избыточная масса тела, тяжелый физический труд, чрезмерное занятие спортом и др.;
- дефицит микроэлементов, дегидратация сустава, дефицит потребления жидкости;
- переохлаждение;
- действие экзотоксинов;
- операции на суставах (н-р, менискэктомия);
2.1. Причины разрыва связок коленного сустава [7]
Разрывы связочного аппарата обусловлены запредельными движениями в суставе.- Большеберцовая коллатеральная и малоберцовая коллатеральная связки обычно разрываются при чрезмерном отведении или приведении голени к фиксированной стопе;
- повреждение передней крестообразной связки может произойти при воздействии на заднюю поверхность полусогнутой голени, особенно в сочетании с ротацией;
- повреждение задней крестообразной связки - при резком переразгибании голени или сильном ударе по ее передней поверхности;
- разрыв связки надколенника возникает при непрямой, реже прямой травме.
2.2. Причины менископатии (травм менисков) коленного сустава [7, 8, 22]
Повреждения менисков коленного сустава составляют 60-85% всех закрытых повреждений коленного сустава. Травме подвержены преимущественно мужчины в возрасте от 18 до 50 лет. У детей моложе 14 лет разрыв мениска в силу анатомо-физиологических особенностей наступает сравнительно редко. Медиальный мениск повреждается в 3-4 раза чаще латерального. Нередко одновременно разрываются оба мениска, но преобладают клинические проявления повреждения одного из них. Повреждение менисков у мужчин встречается чаще, чем у женщин, — в соотношении 3:2, на правой и левой ноге поражаются в равной степени.Нарушения анатомической целости менисков большей частью связаны с различными форсированными ротационными движениями в коленном суставе.
Травмы и их причины:
- причиной разрыва мениска является непрямая или комбинированная травма сопровождающаяся ротацией голени
- кнаружи (для медиального мениска);
- кнутри (для наружного мениска);
- повреждение менисков возможно при:
- резком чрезмерном разгибании сустава из согнутого положения;
- резком отведении и приведении голени;
- реже — при воздействии прямой травмы (удар суставом о край ступеньки или нанесение удара каким-либо движущимся предметом);
- к хронической травматизации менисков (менископатия) и в дальнейшем к разрыву его (после приседания или резкого поворота) может привести повторная прямая травма (ушибы)
- дегенеративные изменения мениска могут развиться в результате:
- хронической микротравмы;
- после ревматризма, подагры, хронической интоксикации, особенно если последние имеются у лиц, которым приходится много ходить или работать стоя.
2.3. Причины артрита коленного сустава
В зависимости от причины возникновения гонита, места локации, сопутствующих заболеваний в медицинской практике выделяют до 100 видов артритов. Все они объединяются одним главным симптомом — воспалительным характером протекания. Часто встречающиеся виды артрита:- Посттравматические артриты, возникающие вследствие повреждений коленного сустава. Могут иметь отсроченное проявление.
- Реактивные, причина которых зачастую связана с инфекционными заболеваниями вирусного или бактериального происхождения. К таким могут привести мочеполовые, кишечные или поражающие дыхательные органы инфекции.
- Ревматоидные артриты – аутоиммунные патологии, которые проявляются на фоне наследственных патологий, сбоев в иммунной системе.
- Подагрические, появляющееся как осложнение подагры – болезни, связанной с нарушением баланса мочевой кислоты.
- Деформирующие артриты, которые связаны с нарушением кровотока в тканях и протекают вместе с дистрофическими процессами, встречающимися при артрозе.
- Ювенальные артриты (гониты) – относятся к детской и юношеской группе пациентов, которые появляются на фоне нарушений иммунной защиты.
- Инволюционные артриты диагностируются при невыясненных причинах недуга.
- переохлаждение;
- ослабление иммунной защиты организма;
- аллергические реакции;
- инфекционные заболевания;
- прием некоторых медикаментов.
2.4. Причины остеоартроза коленного сустава
Врачи выделяют 2 вида остеоартроза:- первичный (идиопатический) – причина которого не установлена, развивается, как самостоятельное заболевание, и диагностируется у относительно здоровых людей пожилого возраста. То есть, он не является результатом какой-либо другой патологии. Чаще всего провоцирующими факторами становятся возрастные изменения в организме и нарушенный обмен веществ, например, при ожирении;
- вторичный – имеет явную причину, вызывающую его.
- травма сустава – самая частая причина артроза;
- хирургические вмешательства;
- дисплазия сустава - врождённые особенности, которые сопровождаются плохой биомеханикой сустава;
- воспаление также достаточно часто приводит к повреждениям тканей сустава и развитию вторичного артроза;
- чаще всего это является результатом аутоиммунных заболеваний (например, ревматоидный артрит и системная красная волчанка);
- реже — инфекционного процесса (к примеру, острое гнойное воспаление сустава, вызванное стафилококком или другой специфической инфекцией (при гонорее, сифилисе, клещевом энцефалите, туберкулёзе)).
- новообразования любого характера;
- нарушения метаболизма;
- как исход дегенеративно-некротического процесса (асептический некроз головки бедренной кости, рассекающий остеохондрит (болезнь Кёнига), болезнь Пертеса).
2.5. Причины невралгии коленного сустава
Причины невралгии ног:- Основными факторами, вызывающими поражение нервных стволов, служат травмы, болезни суставов, опухоли ног;
- воспаление нервов на базе эмоционального стресса - неврит нижних конечностей;
- повреждение связок, мышц или костей;
- разлад функций некоторых сосудов в ногах, в итоге происходит сбой, возникает ангионевроз, а также болезнь нервных сосудов;
- интоксикации, поствакцинальная аллергия;
- различные переохлаждения и травмы;
- повышенное употребление спиртных напитков - интоксикация;
- ущемления – на нервной почве или в результате повышенной нагрузки;
- опухолевые заболевания;
- нарушение обмен веществ и др.
3. Патогенез заболевания (механизм возникновения и течения) [20]
Независимо от причины возникновения, поражение различных суставов имеет ряд общих черт.Травма, заболевание сустава или околосуставных тканей ⇒ как защитная реакция организма возникает физиологическая боль и отёк ⇒ в ответ на боль появляется спазм сосудов, в результате ухудшается питание сустава ⇒ длительно существующая боль из физиологической переходит в патологическую боль, что еще более усиливает спазм сосудов и нарушает нормальное кровообращение сустава и околосуставных тканей ⇒ начинаются дегенеративные изменения в суставном хряще, снижается его амортизационная способность, необходимо также учитывать, что с возрастом этот процесс происходит на фоне естественного старения хряща, когда он теряет способность удерживать воду ⇒ возникает поражение синовиальной оболочки (синовит, склероз), растягивается суставная сумка - болевой синдром ⇒ нарушение взаимоотношений в суставе суставных костей ⇒ неравномерность нагрузки на суставной хрящ ⇒ из-за избыточной нагрузки изменяется костная ткань суставных концов костей (субхондральный склероз), отшлифовывается, уплотняется; повреждаются сосуды ⇒ нарушается микроциркуляция ⇒ повышается внутрикостное давление (венозная гиперемия) - болевой синдром спазм сосудов приводит к ухудшению кровоснабжения.
Из-за механической перегрузки в местах прикрепления связок откладывается кальций - формируются краевые костные разрастания (остеофиты) ⇒ изменения костной структуры суставных поверхностей и остеофиты приводят к деформации сустава ⇒ возникает ограничение подвижности сустава (контрактуры), как следствие нарушение биомеханики движения, что в свою очередь влияет на формирование измененного двигательного стереотипа, травмирование мягких тканей остеофитами приводит к воспалению синовиальной оболочки и капсулы сустава - болевой синдром ⇒ изменение в околосуставных тканях ⇒ мышечная и сухожильная боль.
Человек, испытывающий боль, старается "щадить" свой сустав, уменьшает объём движения в нём, что ещё больше ослабляет мышцы и связки, делает их детренированными.
4. Клиническая картина (проявления и особенности течения болезни)
4.1. Клиническая картина (определение)
Клиническая картина (из медицинского справочника пoд peд. B. Бopoдyлинa) - условное обозначение совокупности проявлений болезней и особенностей её течения как основы диагноза, прогноза и лечения. В К. к. входят местные симптомы (напр., боль, отёк), признаки общих патологических процессов (напр., лихорадка, интоксикация) и др. диагностически значимые данные, выявляемые при опросе, осмотре, пальпации, перкуссии и аускультации больного, а также методами лабораторно-инструментального исследования. Каждая болезнь (нозологическая форма) имеет индивидуальные и возрастные отличия К. к. Так называемая стёртая К.к. чаще наблюдается у лиц пожилого и старческого возраста, у детей и ослабленных, истощённых пациентов, что затрудняет постановку диагноза. В том же значении, что и К. к., может употребляться термин "клиника". В отличие от К. к., характеризующей восприятие болезни мед. работниками, переживание заболевания самим больным называют картиной болезни внутренней.4.2. Общая клиническая картина (доделать) [10]
Боль - основной клинический симптомом при поражении суставов. Непосредственным источником боли может стать любой элемент сустава и околосуставных тканей, кроме суставного хряща, так как он не имеет иннервации. Дегенерация суставного хряща приводит к снижению амортизации и усилению нагрузки на элементы сустава и опосредованно влияет на появление болей.Болевой синдром в области суставов может быть обусловлен:
- снижением прочности костной ткани. Боли возникают при нагрузке на сустав, связаны с постепенным увеличением давления на кость, при этом костные балки прогибаются и раздражают нервные рецепторы.
- воспалением суставной сумки, за счет ее растяжения и сдавления нервных окончаний, боли усиливаются при движении сустава, могут появляться как в области пораженного, так и смежного сустава (рефлекторная иррадиация боли), приводить к рефлекторному спазму близлежащих мышц и их гипоксии.
- изменениями в околосуставных тканях (мышцах, сухожилиях, связках, нервах); при которых возникает отек и как следствие - нарушение микроциркуляции, влекущее за собой накопление недоокисленных продуктов, что уже само по себе усиливает раздражение нервных окончаний и приводит к дальнейшему спазму сосудов.
4.3. Травмы (ушиб, растяжение-надрыв-разрыв связок, перелом)
4.3.1. Симптомы ушиба
Ушиб коленного сустава представляет собой повреждение окружающих его мягких тканей, возникшее в результате травмы. Здесь рассматриваем ушиб без перелома, вывиха и разрыва связок.Скорее всего будет сопровождаться отёком, болью и воспалением. Но чтобы его отличить от более серьёзных травм необходимо сделать рентгенографию.
4.3.2. Симптомы растяжения (надрыва) связок суставов
При растяжении связок характерны следующие признаки:- боль при движении в суставе, значительно усиливающаяся при попытке повернуть сустав в ту сторону, в которую он был растянут при травме;
- боль при надавливании на область растянутых связок и места их прикрепления к костям;
- при растяжении связок ноги - боль при наступании на ногу, иногда (редко) до полной невозможности на неё наступать;
- возникновение и постепенное нарастание отёка сустава, иногда достигающего больших размеров и придающего суставу «слоновый» вид;
- в ряде случаев - гематома (синяк), покраснение и повышение температуры кожи в районе травмы; часто гематома появляется на второй день, и чуть ниже места травмы;
- при травме средней силы возникает значительное ограничение подвижности сустава;
- при полном разрыве связки - наоборот, сустав становится излишне подвижным и нестабильным, что становится особенно заметным после спадения отёка.
- при средней и сильной травме иногда можно услышать хлопок - признак порвавшегося в связке волокна.
- «несчастная триада» (триада Турнера) - наиболее распространенный вид повреждения связочного аппарата коленного сустава, объединяющий разрыв передней крестообразной, коллатеральной большеберцовой связок и медиального мениска;
- разрывы коллатеральной малоберцовой связки обычно сочетаются с повреждением передней крестообразной и латерального мениска. Из-за анатомической близости с коллатеральной малоберцовой связкой может одновременно повреждаться малоберцовый нерв;
- наиболее тяжелыми повреждениями являются разрывы обеих крестообразных и обеих коллатеральных связок в сочетании с разрывом разгибательного аппарата голени, что приводит к разболтанности в коленном суставе и делает конечность неопорной.
4.3.2.1. Надрыв и разрыв крестообразной связки [7, интернет]
Разрыв связки:- Часто связка рвется с достаточно громким звуком;
- боль при движении и в покое;
- моментально формируется опухоль. Во время надрыва происходит опухание из-за того, что в сустав, если есть разрыв, попадает кровь. Возникает гемартроз. Врачи применяют такое правило. Если в течение нескольких часов все-таки возникла опухоль, то это гемартроз. А если опухоль сформировалась только на следующий день, то это обычные ответные воспалительные процессы;
- основной признак - это неустойчивость того колена, на котором произошел разрыв. Травма характеризуется тем, что коленный сустав приобретает нестабильное и неустойчивое состояние. Клиническим признаком повреждения крестообразных связок является симптом "выдвижного ящика", при котором голень смещается кпереди или кзади в зависимости от нарушения передней или задней крестообразной связки. Для полного разрыва передней крестообразной связки характерна избыточная подвижность голени кпереди, а для разрыва задней крестообразной связки-явное смещение голени кзади.
В некоторые очень сложные периоды, когда есть разрыв, достаточно тяжело сделать диагноз из-за сильного воспалительного процесса и сочетания с другими повреждениями. Это могут быть ушибы, повреждение других связок, переломы костей, формирование трещин, проблемы с защемлением нервов, мениск или прочее.
Существует еще и частичная травматизация связки, носящая название надрыв связки.
4.3.2.2. Разрыв коллатеральной большеберцовой и коллатеральной малоберцовой связки [7, интернет]
Разрыв связки:- часто связка рвется с достаточно громким звуком;
- боль при движении и в покое;
- в тканях, окружающих коленный сустав, развивается отечность;
- в проекции поврежденной связки, с наружной или внутренней стороны коленного сустава, образуются подкожные кровоизлияния (синяки);
- симптом «бокового качания» - симптом «маятника» – характерен для полного разрыва коллатеральных связок коленного сустава.
4.3.3. Отличия симптомов растяжения и перелома
Переломы от воздействия непрямой (не ударной) силы почти всегда сопровождаются растяжением связок. Фактически перелом возникает тогда, когда уже растянутая до предела связка не разрывается сама до конца, а вместо этого отламывает кость, к которой она прикреплена. Поэтому при таких переломах почти всегда наблюдаются симптомы растяжения той или иной степени выраженности. И поэтому отличить растяжение от перелома с растяжением без рентгенографии бывает непросто.Тем не менее, существуют признаки перелома, обычно не наблюдающиеся при растяжениях:
- боль при надавливании на кость близко к месту растяжения (исключая места крепления самих растянутых связок к костям - они болезненны в любом случае);
- значительная ноющая боль в состоянии покоя, часто мешающая спокойно спать;
- нарушения чувствительности на некоторых участках кожи ниже травмы;
- невозможность пошевелить пальцами травмированной конечности;
- хруст при получении травмы (в отличие от хлопка при растяжении);
- деформация (неестественное изменение формы) конечности при переломе с большим смещением (но может также свидетельствовать о вывихе).
4.4. Воспалительные процессы (артрит, тендинит, бурсит, синовит)
Такие заболевания как артрит, тендинит, бурсит и синовит связаны с воспалительным процессом, поэтому они сопровождаются:- повышением температуры;
- отёком области сустава;
- отёк может быть болезненным на ощупь.
4.4.1. Артрит коленного сустава (гонартрит)
Симптомы артрита коленного сустава условно можно разделить на 2 группы:- суставные признаки. Здесь cимптоматика зависит от стадии развития патологического процесса и заключается в следующем:
- На начальных этапах формирования патологического процесса его главный признак — периодическое возникновение болевых ощущений в пораженном суставе, которые, как правило, появляются спонтанно в ночное время или при изменении погоды. При рентгенологическом обследовании врачи определяют начальные признаки деструктивных изменений в суставных элементах – утончение кости, увеличение плотности окружающих мышечных волокон, незначительное уменьшение просвета между компонентами сочленения.
- По мере развития воспалительного процесса интенсивность боли нарастает. Область вокруг пораженного сустава становится отечной, резко ограничивается подвижность в сочленении. На рентгенографическом снимке специалисты выявляют появлении эрозийных участках на поверхности гиалинового хряща, его истончение. Сужение суставной щели становится более выраженным.
- На поздних стадиях развития артрита деформация суставных компонентов становится необратимой – обширная дистрофия близлежащих мышечных волокон, разрушение хрящевой ткани и замещение ее соединительнотканными элементами, усиленное образование остеофитов на поверхности костей, признаки минерализации суставных оболочек.
- Общие признаки гонартрита, к числу которых относят:
- симптомом характерной утренней скованности в коленях, которая после определенных усилий со временем уменьшается.
- локальное повышение температуры. Кожа в месте поражения становится значительно горячее, может наблюдаться покраснение кожных покровов.
- повышение температуры тела — в зависимости от формы заболевания у пациента может наблюдаться как постоянный субфебрилитет, так и повышение температуры до 39°С и развитие лихорадочного состояния;
- отечностью, которая часто связана с воспалением в тканях. При значительных припухлостях можно предположить наличие большого объема внутрисуставной жидкости или гноя.
- нарастание общей слабости, резкое снижение трудоспособности;
- нарушением двигательных функций и деформацией колена.
- Специфические симптомы артрита, которые влияютна лечение:
- Подагрический артрит (гонит) — симптомы могут дополняться появлением тофусов – подкожных плотных бугорков, образованных скоплением мочевой кислоты. Кожные покровы в таких местах могут лопаться с выделением бело-желтого творожистого кристаллообразного вещества.
- Посттравматический артрит (гонит) — при осложнениях симптомы проявляются лихорадкой, повышением температуры, лейкоцитозом.
- При ревматоидном артрите коленного сустава симптомы и лечение зависят от осложнений, которые проявляются поражением других органов и тканей в организме (сердечной мышцы, глаз, органов дыхания, развитие атеросклероза).
Чтобы определиться в вопросе, чем лечить развивающуюся воспалительную реакцию в коленном суставе, лечащий врач назначает пациенту проведение углубленного обследования.
4.4.2. Бурсит и синовит [21]
Бурсит и синовит - одинаковы по этиологии, но различны по анатомии и внешним симптомам. Это, несмотря на похожесть, две разные болезни.Симптомы, отличающие бурсит коленного сустава от синовита:
- При бурсите возникают локализованные отеки, иные, чем при синовите: колено при этой патологии бугристое, с резко обозначенной или менее выраженной припухлостью, в зависимости от расположения сумки (поверхностного или глубокого).
- При бурсите возникают локализованные отеки, иные, чем при синовите: колено при этой патологии бугристое, с резко обозначенной или менее выраженной припухлостью, в зависимости от расположения сумки (поверхностного или глубокого).
- Коленный синовит более обширен, осложняется гемартрозом и дает равномерный большой отек: колено при синовите округлое и гладкое.
4.4.3 Тендинит
Тендинит колена иногда трудно диагностировать, его часто путают с растяжением сухожилья. Причиной развития этой болезни коленного сустава считаются травмы колена, чаще наблюдается у людей, занимающихся спортом. Основным симптомом считается боль в области чашечки, ограничение подвижности колена, гиперемия, отек. Сравнение бурсита и тендинита:- При бурсите боль в колене отличается яркостью, интенсивностью, она возникает даже при неподвижном положении конечности.
- Боли при тендините усиливаются при сокращении мышц, при сгибании и разгибании конечности. Пораженные сухожилия растягиваются с болезненными ощущениями. Само колено может опухать и отекать.
4.5. Дистрофические изменения (артроз, менископатия, хондропатия)
Дистрофические процессы в коленных суставах часто вообще никак не проявляют себя. Для них свойственно хроническое малозаметное течение с постепенным увеличением количества симптомов. Обычно пациент обращается к врачу на поздних стадиях, когда появляется уже заметный дискомфорт. Такие заболевания длятся годами. Для них свойственны длительные обострения и ремиссии. Клинические проявления:- пациент испытывает дискомфорт при нагрузках на больное колено, ему больно сгибать и разгибать ногу, ходьба и длительное стояние на месте вызывают затруднения;
- в суставах может присутствовать суставы могут хрустеть и трещать;
- для того чтобы определить точный диагноз, необходимо делать рентгенографическое исследование;
- нередко пациентам назначают магнитно-резонансную томографию, артроскопию, компьютерную томографию. Эти процедуры позволяют выявить точную причину болей, чтобы назначить правильное лечение.
4.5.1. Гонартроз (остеоартроз коленного сустава)
Вне зависимости от причины, различают 3 стадии артроза:- Нарушения метаболизма и начальные изменения хрящевой ткани. При этом нарушаются метаболические процессы, снижается оксигенация хряща, начинают вырабатываться медиаторы воспаления. Определить изменения можно лишь на биохимическом уровне, взяв биоптат хряща. Клинически данная стадия проявляется слабо:
- Неприятные симптомы и резкие, кратковременные боли возникают только после непривычной нагрузки – быстрого бега, долгого стояния на ногах и т.д.;
- сустав не меняет своей формы, но при этом может периодически опухать. Опухоль проходит сама по себе.
- Вторая стадия характеризуется накоплением медиаторов воспаления и началом активной деструкции хрящевой пластинки сустава. Процесс переходит на прилегающие части кости. Начинают формироваться остеофиты – патологические образования соединительной ткани и отложение солей кальция на месте разрушения костной ткани. Клинически данная стадия проявляется:
- интенсивный болевой синдром во время движений или нагрузки на сустав;
- по утрам суставы скованы;
- при движениях больной может чувствовать похрустывание в суставах;
- заболевание легко диагностировать визуально – коленные суставы гипертрофированы, отечны и деформированы.
- Последняя стадия характеризуется тяжелыми разрушениями хряща и кости. Возникают выраженные деформации, которые не только визуально меняют конечность, но и смещают ее ось. Это означает, что нагрузка на конечность будет перераспределяться. При сильных деформациях могут возникать переломы конечностей из-за смещенной оси. Проявления:
- все вышеперечисленные симптомы усиливаются;
- уменьшается подвижность сустава;
- резко выраженный болевой синдром может проявляться во время движений;
- движения резко ограничены из-за разрастания остеофитов;
- наблюдаются контрактуры и гипотонус мышц;
- к ним прибавляется хромота и неспособность самостоятельно передвигаться.
4.5.2. Менископатия [7,8]
Различают следующие виды травм менисков:- отрыв мениска от мест прикрепления в области заднего и переднего рогов и тела мениска в паракапсулярной зоне;
- разрывы заднего и переднего рогов и тела мениска в трансхондральной зоне;
- различные комбинации перечисленных повреждений;
- чрезмерная подвижность менисков (разрыв межменисковых связок, дегенерация мениска);
- хроническая травматизация и дегенерация менисков (менископатия посттравматического и статического характера — варусное или вальгусное колено);
- кистозное перерождение менисков (главным образом наружного).
Чаще повреждается тело мениска с переходом повреждения на задний или передний рог («ручка лейки»), реже наблюдается изолированное повреждение заднего рога (25—30%) и еще реже травмируется передний рог (9%). Разрывы могут быть со смещением оторванной части и без смещения. Смещённая оторванная часть, сохраняя связь с передним или задним рогом, часто перемещается, ущемляется между мыщелками бедра и голени, вызывая блокаду сустава, которая проявляется внезапным ограничением движений (преимущественно разгибания), острой болью, прогрессирующим травматическим синовитом.
Разрывы медиального мениска часто сочетаются с повреждением бокового капсульно-связочного аппарата. При повторных блокадах со смещением оторванной части мениска травмируются передняя крестообразная связка и хрящ внутреннего мыщелка бедра (хондромаляция).
Симптомы повреждения менисков:
Начало клинических проявлений связано с травмой сустава, иногда незначительной. В клинической картине повреждения мениска различают острый и хронический периоды.
- В острый период, непосредственно после травмы, диагностика повреждений мениска представляет определенные трудности вследствие наличия симптомов реактивного неспецифического воспаления, возникающих и при других внутренних повреждениях сустава. В остром периоде преобладают сильные боли и расстройства функции коленного сустава. Он увеличен в объеме, контуры сглажены. Конечность несколько согнута, активно не разгибается, пассивное разгибание крайне болезненно; при ущемлении мениска разгибание невозможно. При пальпации выявляется боль соответственно суставной щели в проекции мениска.
- В подострый период (через 2-3 недели), после устранения блокады острая боль прекращается, синовит уменьшается, функция конечности ограниченно восстанавливается. Выявляется истинная картина повреждения, которая характеризуется рядом типичных клинических симптомов:
- в период между ущемлениями мениска больные жалуются на неопределенные боли в коленном суставе, усиливающиеся при ходьбе по лестнице вниз (симптом лестницы - А. М. Перельман);
- чувство страха и неуверенности при ходьбе, ощущение в суставе постороннего, мешающего предмета (симптом зацепки - А. Ф. Краснов);
- наиболее характерны перемежающиеся блокады сустава и усиление болей при пассивном разгибании голени (симптом Байкова): надавливание пальцем на суставную щель (в проекции мениска) при согнутом под углом 90° коленном суставе и пассивном разгибании вызывают боль по мере выпрямления голени. В последующем присоединяется атрофия медиальной широкой мышцы бедра;
- при поднятии и наружной ротации выпрямленной ноги резко очерчиваются контуры портняжной мышцы (симптом Чаклина), что хорошо прослеживается на фоне атрофии окружающих мышц;
- у отдельных больных в связи с невритом внутреннего кожного нерва появляется гипестезия или анестезия кожи на внутренней поверхности коленного сустава (симптом Турнера);
- усиление болей при ротации, согнутой под острым углом голени кнаружи или кнутри может свидетельствовать о повреждении соответственно медиального или латерального мениска (симптом Мак-Маррея);
- отмечается неполное разгибание голени (симптом "ладони" - А. М. Ланда);
- звуковой феномен - симптомы скольжения и перемещения менисков и щелчка при пассивных движениях;
- типичным и простым для распознавания разрыва медиального мениска является истинная блокада сустава (разрыв мениска по типу «ручка лейки»). При этом сустав фиксируется под углом 150—170° в зависимости от величины смещенной части мениска. Истинную блокаду мениска необходимо дифференцировать от рефлекторной мышечной контрактуры, часто возникающей при ушибах, повреждениях капсульно-связочного аппарата и ущемлении внутрисуставных тел (хондромаляция, хондроматоз, болезнь Кенига, болезнь Гоффы и др.). Нельзя забывать о возможности ущемления гипертрофированной крыловидной складки. В отличие от блокады сустава мениском эти ущемления кратковременны, легко устраняются, безобидны, но часто сопровождаются выпотами.
- в случае повреждения наружного мениска блокады сустава возникают значительно реже, так как мениск в силу своей мобильности чаще подвергается компрессии, чем отрыву. При этом присходит раздавливание мениска суставными мыщелками, что при повторных травмах приводит к дегенерации и нередко кистозному перерождению его. Особенно часто кистозно изменяются дискоидные мениски. Наиболее характерными симптомами повреждения наружного мениска являются:
- локальная боль в наружном отделе суставной щели, усиливающаяся при внутренней ротации голени
- припухлость и инфильтрация в этой зоне;
- симптом щелчка или переката и реже симптом блокады.
Симптомы кисты менисков (кистозного перерождения мениска)
Киста менисков – это жидкостное полостное образование, проще говоря, пузырь с жидкостью, в толще мениска коленного сустава. Такое заболевание возникает у молодых людей и людей среднего возраста. Считается, что это своеобразная реакция менисков на хроническую перегрузку сустава при длительном воздействии тяжелых физических нагрузок, например, при занятиях спортом или переноске тяжестей. Более подвижный боковой мениск поражается в 7 раз чаще, чем менее подвижный медиальный (внутренний) мениск. Различают три степени кистозного перерождения наружного мениска (по И. Р. Вороновичу):
- Для I степени характерно кистозное перерождение ткани мениска (кисты выявляются только гистологически). Клинически определяются умеренная болезненность и инфильтрация капсулы.
- При II степени кистозные изменения распространяются на ткань мениска и прикапсулярную зону. Клинически, кроме указанных симптомов, в переднесреднем отделе наружной суставной щели выявляется небольшое безболезненное выпячивание, которое при разгибании коленного сустава уменьшается или исчезает (вследствие движения мениска в глубь сустава).
- При III степени киста захватывает параменисковую ткань; происходит слизистое перерождение с образованием кистозных полостей не только в ткани мениска, но и в окружающих капсуле и связках. Опухолевидное образование достигает значительных размеров и не исчезает при разгибании сустава. Диагностика II и III степеней не представляет трудностей.
Хроническая микротравма менисков (менископатия)
- характеризуется бедностью анамнестических и клинических данных.
- в анамнезе обычно нет выраженной травмы, периодически появляются боли по линии суставной щели, синовиты, атрофия внутренней головки четырехглавой мыщцы бедра. Менископатия развивается также при нарушении статики (вальгусное, варусное колено, плоскостопие и др.).
- артроскопия позволяет обнаружить дегенеративные изменения: мениск, как правило, истончен, лишен блеска, желтого оттенка с наличием трещин и разволокнения тканей в области свободного края; легко рвется, избыточно подвижен. При гистологическом исследовании с применением электронной микроскопии со сканирующим устройством определяются значительные трещины и эрозии поверхностного слоя, местами — очаги разрушения в глубоких слоях.
- предрасполагающим фактором является разрыв межменисковой связки, что ведет к патологической подвижности менисков и способствует их повреждению.
4.6. Невралгия
Неврит характеризуется травмированием периферического нерва сопровождаеое воспалительным процессом. Невралгия – это поражение периферического нерва, это острая, сильная, жгучая, пронизывающая боль в зоне иннервации пораженного нерва. При защемлении и, как следствие воспалении, нервных волокон могут наблюдаться различные симптомы, характерные для определенного нерва, который подвергся компрессии. Кроме этого, защемление часто проявляется не только в месте локации патологии, но и по всей протяженности нерва. Классические симптомы при воспалении нерва, возникшем по причине защемления, проявляются:- боль в местах, которые находятся в проекции нерва. Если болит коленный или тазобедренный сустав, можно предположить защемление седалищного нерва. Резкая боль может усиливаться, если делать определенные движения конечностью или зафиксировать ее в определенном положении.
- проявляется выраженная отечность и потливость;
- кожа в большинстве случаев может посинеть, на месте происхождения неврита (воспаления нерва);
- болезненность при пальпации. При воспалении нерв становится особенно чувствительным. Поэтому, если делать прощупывания или надавливания на область, где возникли неприятные ощущения, боль значительно усиливается и становится острой.
- потеря подвижности. При компрессии седалищного или бедренного нерва конечность не только болит, но и теряет двигательные способности. Можно столкнуться с проблемой сгибания или отведения ноги в сторону.
- онемение при ухудшении проводимости нервных импульсов, возникших вследствие сдавливания нерва, тянущие ощущения могут сменяться онемением и даже полной потерей чувствительности.
- нервный тик, при котором нога или мышечные ткани могут из-за нервных ущемлений начать непроизвольно дергаться. Чаще всего появление нервного тика связано с повреждением седалищного нерва. С такими проблемами сталкиваются и женщины во время беременности. Однако при нервном тике не всегда можно с уверенностью говорить о защемлении нерва. Такой недуг может иметь и другие причины, и лечение защемления нерва в таких случаях не принесет результатов.
- реакция на неврологические тесты (например, Ласега при ишиасе).
- наружный (латеральный) кожный бедренный нерв (лат.: n.cutaneus femoris lateralis) (парестетическая мералгия или болезнь Рота-Бернгардта). Когда болезнь только начинается человек не придает большое значение ощущению «ползание мурашек» во время ходьбы, или покалывание и жжение кожи бедра. В последующем происходит похолодание или онемение кожи переходя в боль и обратно, часто ощущается в ночные часы. Выявляется посредством возникающей боли во время сгибания или разгибания ног. Очень сильно проявляет себя болевой синдром на передней поверхности бедра, а также расположенный над паховой складкой. В этом случае человеку становится тяжело подниматься по лестнице. В тоже время есть большая схожесть симптоматики между артритом и артрозом тазобедренного сустава.
- бедренный нерв (лат.: n.femoralis) - нарушение разгибания голени в коленном суставе и сгибания бедра, атрофии по передней поверхности бедра. Коленный рефлекс снижается или выпадает. Боли и нарушения чувствительности определяются на нижних 2/3 передней поверхности бедра и на передневнутренней поверхности голени.
- Подкожный нерв (n.saphenus) является конечной и наиболее длинной ветвью бедренного нерва. Его небольшое ответвление, проходящее в коллатеральной связке, может сдавливаться мениском, разросшимися по краю сустава костными шпорами, повреждение при оперативных вмешательствах. Симптомы препателлярной невралгии: наличие прямой травмы надколенника, боль в области надколенника, выявление болезненной точки в середине внутреннего края надколенника при пальпации, невозможность из-за усиления болезненности стоять на коленях, подниматься вверх по лестнице.
- седалищный нерв (лат.: n.ischiadicus) - боли по задней поверхности бедра и задненаружной поверхности голени, слабость сгибателей и разгибателей стопы, дряблость ягодичных мышц и опущение ягодичной складки на стороне поражения. Боль при невралгии седалищного нерва очень разнообразная. Она может охватывать поясницу, бедро, колено, ступни. Проявляется в виде болевых ощущений в виде: жжения, прострелов, покалывания, ползанья «мурашек» по телу. Боль мешает сидеть, вставать, ходить. Основными причинами появления невралгии могу быть: гиподинамия; травмы; сильные нагрузки.
- большеберцовый нерв (лат.: n.tibialis) наблюдаются следующие симптомы: стопа разогнута, а согнуть ее больной не может. Вследствие преобладания тонуса разгибателей стопа приобретает специфическую форму, выпадает ахиллов рефлекс, больной не может "встать на пальцы". Чувствительность нарушена на задней поверхности голени и на подошве. У больных с поражением малоберцового нерва наблюдаются следующие симптомы: невозможность стояния на пятках и разгибания стопы, она свисает, поэтому больной при ходьбе вынужден высоко поднимать ногу над землей ("петушиная походка"). Чувствительность расстроена по наружной поверхности голени и на тыле стопы.
- общий малоберцовый нерв (лат.: n.fibularis [peroneus] communis) - боль в передней внешней части голени и отвисание стопы, ведущее к тому, что больному необходимо высоко поднимать ногу во время ходьбы
- пояснично-крестцовый плексит — поражение одноименного нервного сплетения, образованного ветвями спинного мозга Th12-L4. Может иметь инфекционную, травматическую, токсическую, аутоиммунную, ятрогенную этиологию. Болезнь манифестирует интенсивными болями в пояснице, крестце, ягодице и бедре, иррадиирующими вниз к стопе или в паховую область. Со временем к указанным симптомам присоединяется мышечная гипотрофия, вазомоторные и трофические нарушения тканей нижних конечностей. Наблюдается отечность ног, расстройство потоотделения (ангидроз или гипергидроз стоп), истончение, побледнение и сухость кожи. Тотальный пояснично-крестцовый плексит характеризуется расстройством двигательной и чувствительной сферы по всей нижней конечности. При частичном поражении пояснично-крестцовый плексит может иметь разную клиническую картину, зависящую от того, какие именно волокна сплетения были вовлечены в патологический процесс. Если страдает преимущественно функция бедренного нерва, то на первый план выходит слабость мышц-разгибателей голени и т.д.
5. Обзор методов диагностики [4, 5, 30, 31]:
Диагностика состоит из нескольких стадий- Устный опрос и использование письменных опросников. Например, опросники:
- индекс выраженности остеоартроза университетов Западного Онтарио и МакМастера (WOMAC) - состоит из 24 вопросов, характеризующих выраженность боли (5 вопросов), скованность (2 вопроса) и функциональную способность (17 вопросов) больных с гонартрозом и коксартрозом;
- шкала исхода травмы и остеоартроза коленного сустава (KOOS) сочетает в себе черты шкал WOMAC (Western Ontario and McMaster Universities Arthritis Index) и SF-36 (The Short Form-36) и позволяет оценить степень болевого синдрома, нарушения функции пораженного сустава и влияние заболевания на качество жизни пациента;
- опросник pain detect.
- Исследование пациента в вертикальном положении:
- спереди
- варусная деформации, 0-образные ноги (genu varus) обычно отражает изолированное поражение медиального отдела сустава (потеря хряща и коллапс субхондральной кости) и является характерной деформацией при неосложненном остеоартрозе;
- вальгусная деформации, Х-образные ноги (genu valgus) - это типичная деформация при артропатиях, сопровождающихся синовитами и поражением колена во всех трех отделах, что приводит к потере хряща по всему суставу.
- сбоку
- genu recurvatum - эта деформация особенно характерна для генерализованной гипермобильности суставов;
- задний подвывих голени дает ступенчатую деформацию и особенно характерно для артропатии, которые поражают растущий коленный сустав.
- сзади (подколенная киста)
- спереди
- Исследование походки
- Исследование пациента на кушетке
- общий осмотр (колено разогнуто):
- изменения кожи – покраснение, наличие расчёсов или кожного заболевания (например, псориаза);
- припухлость (выпот, бурсы, жировые подушки);
- атрофия квадрицепса;
- деформация (особенно сгибательная контрактура);
- положение ног пациента, и как он их опускает и поднимает на кушетку, может дать представление о выраженности болевого синдрома. При синовите или напряженном выпоте, вызывающих повышение внутрисуставного давления, больной будет возвращаться в положение с согнутыми коленными суставами.
- пальпация (при разогнутом колене)
- температура кожных покровов области сустава. В норме колено ощущается более холодным, чем бедро или голень. Повышение температуры может указывать на синовит или бурсит;
- припухлость (суставной выпот, бурсит);
- болезненность бедренно-надколенникового сочленения;
- крепитация – пальпаторно ощущаемый скрежет, который присутствует на всём протяжении движения поражённой структуры;
- баллотирование надколенника (симптом плавающей коленной чашечки) обнаруживается даже при незначительном скоплении жидкости (экссудата, крови) в полости коленного сустава. Для выявления этого симптома больного укладывают на спину с выпрямленной ногой. Одной рукой выжимают жидкость из верхнего заворота сумки коленного сустава, пальцем другой — надавливают на надколенник, пытаясь погрузить его вглубь («утопить»), что в норме не удается. При скоплении жидкости в суставной полости надколенник «тонет» — погружается в глубину, пока не упрется в поверхность бедренной кости, а по прекращении давления «всплывает», как вытолкнутый пружиной.
- пассивное разгибание
- пальпация (при согнутом колене)
- болезненность бедренно-большсберцового сочленения, припухлость;
- болезненность периартикулярных тканей;
- эптезопатия коллатеральных связок;
- бурсит гусиной сумки;
- синдром медиальной жировой подушки;
- синдром подвздошно-большеберцового тракта;
- энтезопатия сухожилий подколенной ямки;
- подколенная ямка (киста, болезненность).
- стабильность связок. Скрининг-исследование – минимальный набор приёмов, позволяющий объективно определить наличие нарушений функций суставов (артропатию).
- Основные тесты:
- нагрузочные тесты на медиальную/латеральную коллатеральные связки;
- симптом «переднего выдвижного ящика»;
- если положительный «выдвижной ящик», то используют симптом Слокума;
- симптом «заднего выдвижного ящика».
- Дополнительные тесты при механическом повреждении:
- изменение оси вращения (симптом МакИнтоша);
- симптом медиапателлярной складки;
- симптом «тревоги».
- Основные тесты:
- Лабораторные методы:
- общего анализа мочи (ОАМ) - для выявления нарушений минерального обмена;
- общий анализ крови (ОАК);
- биохимический анализ крови;
- ревмопробы;
- иммунологические показатели (иммуноглобулины A, M, G и др.);
- посевы крови, мочи, синовиальной жидкости;
- исследование обмена минеральных веществ;
- обследования с участием аппаратуры:
- рентгенография показывает деструкцию суставных хрящей и разрушение костных поверхностей. К сожалению, данный метод мало информативен на первой стадии артроза;
- методы КТ или МРТ очень информативные, но довольно дорогостоящие. Позволяют визуализировать внутренние структуры сустава и увидеть поврежденные хрящи;
- УЗИ используется преимущественно для диагностики осложнений: синовита, артрита, гемартроза. Позволяет увидеть воспаленные внутрисуставные оболочки и воспалительный экссудат;
- артроскопия - инвазивный метод диагностики, требующий введения специального датчика непосредственно в суставную полость. С помощью артроскопии можно хорошо рассмотреть сустав изнутри;
- денситометрия ультразвуковая и рентгеновская – это методика инструментальной диагностики, с помощью которой проводится качественная и количественная оценка плотности кости.
- Возможно назначение пробного лечения для выявления причины болезни.
6. Краткий обзор современных методов лечения
6.1. Общее алгоритмы лечения симптомов
6.1.1. Консервативное лечение при растяжениях связок и ушибах
На практике тактика лечения должна выглядеть следующим образом: холод ⇒ купирование боли и воспаления ⇒ тепло (после снятия отёка через 2-3 дня).Подробнее о консервативных методах лечения растяжений читайте в следующей статье.
6.1.2. Лечение «суставной мыши»
Лечение суставной мыши возможно только хирургическим методом.Артроскопия заключается в малоинвазивной методике, минимально травмируя хрящи и кости, что позволяет ускорить и реабилитационный период. Артроскоп вводится в одно отверстие, демонстрируя на мониторе содержимое колена, а через вторую специальным инструментом извлекается осколок. Вскрытие сустава возможно только в сложных случаях, когда образование слишком большое.
Народными средствами вы можете помочь себе лишь немного снизить интенсивность болевого синдрома и других проявлений болезни. Все остальное решит только опытный хирург.
Важно понять причину возникновения мыши. Если она появилась не из-за травмы, то может быть вызвана заболеванием, которое может привести к повторному проявлению болезни.
6.1.3. Лечение заблокированного коленного сустава, блокады коленного сустава
Чаще всего встречается блокада коленного сустава механического характера. При попадании относительно крупного внутрисуставного тела между мыщелками костей происходит их защемление, и колено теряет возможность осуществлять стандартные движения.Не путать с блокадой на поздних стадиях артроза и рефлекторной мышечной контрактурой, часто возникающей при ушибах, повреждениях капсульно-связочного аппарата и ущемлении внутрисуставных тел.
Привести к этому могут подвижные фрагменты хрящевой ткани мениска коленного сустава, появившиеся в результате травмы, а также «суставная мышь» - любые костные или костно-хрящевые осколки, внутрисуставные опухоли и инородные тела, попавшие в колено.
Блокада коленного сустава обычно происходит при полусогнутом положении. Заклинить сустав может, когда человек пытается встать с колен, при ходьбе по лестнице, после положения на корточках.
Больной при данной патологии ощущает не только дискомфорт, но и резкую боль.
Возвращение колену подвижности (снятие блокады)
- В отдельных случаях больные могут самостоятельно устранить блокаду ротационно-качательными движениями в сочетании с растиранием и поглаживанием коленного сустава. Иногда достаточно осуществить несколько пассивных круговых или сгибательно-разгибательных движений.
- Блокады обычно рецидивируют. Когда в результате травмы происходит рецидивирующая блокада коленного сустава, самостоятельно справиться с проблемой уже невозможно. Блокаду сустава устраняют врачи под местным, а при возможности - под общим обезболиванием. Для местной анестезии в полость сустава вводят 20-25 мл 2% раствора новокаина. Дополнительно подкожно вводят 1 мл 1% раствора промедола. После наступления обезболивания (через 10-15 минут) блокаду внутреннего мениска устраняют в положении больного сидя или лежа путем сгибания в коленном и тазобедренном суставах до прямого угла, отведения и ротации голени вначале кнаружи, затем кнутри с последующим ее разгибанием. При ущемлениях наружного мениска голень приводят, ротируют кнутри, затем кнаружи, а затем разгибают. При отсутствии четких данных о том, какой мениск блокирует сустав, выполняют тракцию за голень по длине с ротацией ее кнутри и кнаружи. Накладывают гипсовую повязку на 3-4 недели.
- Изредка устранить блокаду не удается, и тогда прибегают к оперативному лечению. При часть повторяющейся блокаде также рекомендуют хирургическую операцию.
6.2. Надрыв и разрыв связок коленного сустава
6.2.2. Стратегия лечения надрыва связок
Частичные повреждения связок коленного сустава (1,2 степени) обычно не вызывают нестабильность в суставе и как правило лечатся консервативно, лечение направлено на снижение боли, отечности, ограничении движений конечности (использование тутора). Тутор обычно используют до 4 недель, нагрузку на конечность обычно разрешают по мере уменьшения болевого синдрома, передвигаться лучше при помощи костылей.6.2.3. Хирургическое лечение разрыва связок
Изолированное повреждение связки (3 степени) или множественные повреждения связок коленного сустава - это травмы, которые могут вызывать нестабильность в суставе и требуют оперативное лечение.В зависимости от того в какой части произошел разрыв связки выполняются различные оперативные вмешательства. Если связка оторвалась в месте крепления к кости, для ее рефиксации потребуются специальные анкерные фиксаторы. В том случае, когда связка разорвалась в средней части, то концы связки можно сшить «конец в конец». После операции потребуется фиксация конечности в специальном ортезе, это создаст условия для заживления восстановленной связки.
Хроническая нестабильность, вызванная застарелым повреждением связки, может потребовать ее реконструкции. При застарелых повреждениях коллатеральной связки, шов неэффективен, в связи с чем требуется протезирование связки. Трансплантатом для связки может стать фрагмент связки надколенника или сухожилие полусухожильной мышцы или специально изготовленный синтетический эндопротез (срок службы ограничен).
6.2.4. Реабилитация
Реабилитация – это непременное условие для успешного лечения растяжения связок коленного сустава и сколько заживает разорванная тяжа, зависит во многом от дисциплинированности пациента при занятиях ЛФК.Реабилитационный период начинается после снятия воспаления и при отсутствии болевого синдрома: для травм I и II степени – это 2-3 недели, для травм III степени после операции через 8 недель.
Для восстановления подвижности делают самомассаж колена, разрабатывают колено на велотренажере, выполняют следующие упражнения при растяжении связок коленного сустава:
- сгибание-разгибание колена сидя;
- подъем согнутой ноги, упражнение велосипед;
- отведение ноги в сторону;
- сгибание-разгибание ноги в колене в позе лежа на животе;
- тренировка мышц голени — напряжение и расслабление.
6.3. Лечение артрита
При постановке диагноза «артрит (он же гонит) коленного сустава» лечение должно начинаться незамедлительно, только так можно будет избавиться от причины заболевания, а не только гнаться за симптомами.6.3.1. Немедикаментозное лечение артрита
ЛФКВ отличие от лечения таблетками и уколами гимнастика при артрите коленного сустава не имеет побочных эффектов.
Гимнастика назначается после снятия обострения. Занятия ЛФК проводятся в группе или индивидуально. Комплекс упражнений подбирается, учитывая двигательные возможности сустава, общее состояние здоровья и возраст пациента.
Занятия начинаются с дозированной нагрузки. Увеличение длительности тренировок происходит с поэтапным введением новых упражнений и усилением интенсивности движений.
Зарядка является лучшим средством от утренней скованности при артрите коленного сустава, позволяющая вернуть двигательные способности. Плавание и аквааэробика, занятия йогой и другими видами восточных практик прекрасно вписываются в лечебную программу.
Диетотерапия
Диете при артрите отводится особое место. Обменные процессы, влияющие на состояние больного органа, во многом зависят от элементов, поступающих в организм с продуктами питания. Есть масса примеров, когда человек, просто изменив питание в лучшую сторону, избавлялся от многих симптомов, а иногда и от самих причин заболевания.
- исключают продукты раздражающего характера, к которым относятся: острые, соленые и кислые блюда;
- исключают продукты аллергического характера и значительно уменьшают потребление кофеин содержащих напитков;
- нежелательно употребление наваристых мясных и грибных бульонов, животных жиров и полуфабрикатов;
- предпочтение отдается кашам, овощам и фруктам. При артрите полезно вводить в рацион рыбные блюда (при этом рыба должна быть морская) и морепродукты.
6.3.2. Медикаментозное лечение артрита
Основные способы лечения включают:- симптоматическую терапию;
- снятие боли
- анальгетики - препараты ненаркотической группы типа Тайленола блокируют синтез определенных ферментов. Применяются при умеренном болевом синдроме.
- обезболивающие наркотической группы (оксикодон, трамадол, метадон, морфин, викодин). способны бороться с хроническими болями. Они действуют на уровне нервной системы, а именно отключают передачу импульсов и блокируют центр боли. К сожалению, эти средства могут вызвать не только побочные эффекты, но и зависимость в том числе.
- уменьшить воспалительные процессы и отечность
- НПВС (противовоспалительные нестероидные средства) оперативно справляются с болями и убирают отечность, влияют на воспалительный процесс. Так как при определённых видах заболевания, в том числе, ревматоидного артирита, необходимо регулярное применение НПВС, а побочные действия могут отразится на работе кишечника, предпочтение отдают лекарствам селективного действия (Мовалис). Они применяются как инъекции, а уже позже переходят на таблетки.
- При кратковременном приеме терапию проводят такими препаратами как: диклофенак, диклоберл, кетанол, ибупрофен.
- При отсутствии результатов прибегают к более сильным препаратам для лечения: пироксикаму, индометацину, кеторолаку.
- СПВС (гормональные) уколы от артрита коленного сустава (преднизолон, метилпреднизолон, триамцинолол, бетаметазон, дексаметазон) практически мгновенно убирают боль и воспаление, но кортикостероидными средствами невозможно вылечить патологию колена. Их действие негативно отражается на работе других органов. Поэтому к гормонам кортизола прибегают в крайних случаях.
- НПВС (противовоспалительные нестероидные средства) оперативно справляются с болями и убирают отечность, влияют на воспалительный процесс. Так как при определённых видах заболевания, в том числе, ревматоидного артирита, необходимо регулярное применение НПВС, а побочные действия могут отразится на работе кишечника, предпочтение отдают лекарствам селективного действия (Мовалис). Они применяются как инъекции, а уже позже переходят на таблетки.
- снятие боли
- базисное лечение лекарствами - используются препараты направленного действия предназначены для работы с источником аномального явления. Поэтому выбор лекарственных средств осуществляется исходя из причин недуга.
- лечение инфекционного артрита начинается с применения антибиотиков (азитромицин; ципрофлоксацин; цефриаксон), которые успешно подавляют бактериальные инфекции;
- противогрибковое действие оказывает: нистатин, тербинафин;
- для подавления вирусов подходит: циклоферон;
- при ревматоидном артрите целесообразно проводить лечение Интерфероном. Доказано, что при этом виде патологии значительно подавляется выработка иммунного интерферона. Третий тип интерферонов оказывает иммунорегулирующее действие. Применение Интерферона – смеси белков человеческих лейкоцитов в лечение реактивного артрита коленного сустава обусловлено его противовирусным эффектом. Повышая сопротивляемость здоровых неинфицированных клеток, способствует торможению негативных процессов. Целесообразно проводить интерфероновую терапию при любых вирусных типах данной болезни.
- лечение подагрического артрита связано с выводом из организма солей мочевой кислоты.
- гнойный артрит коленного сустава требует особого лечения. В обязательном порядке проводится пункция полости сустава, затем в него вводят антибиотики.
- при лечении деформирующего артрита коленного сустава целесообразно применение хондропротекторов, которые способствуют восстановлению структуры хрящевых тканей сустава.
- В лечении артрозов-артритов зарекомендовало себя введение гиалуроновой кислоты, заполняя полости сустава аналогом синовиальной жидкости, добиваются стойкой ремиссии. Образовавшаяся при этом пленка на хряще стимулирует регенерацию поврежденных тканей.
- Для лечения юношеского идиопатического, ревматоидного и псориатического артрита назначают болезнь-модефицирующие антиревматические препараты (БМАРП). Длительное применение препаратов (аравы; имурана; цитоксана; плаквелина) допускается даже при лечении болезни у ребенка.
- Патология, вызванная псориазом, корректируется цитостатическими медикаментами. Для этого пригодны: трексан, самезил, мезавант.
- К базисному лечению ревматоидной аномалии относятся препараты биологического характера (ритуксан; хумира; кинерет; ремикад), которые угнетают патологическое действие иммунной системы, что крайне важно при аутоиммунных патологиях.
- Лечение реактивного артрита коленного сустава у детей начинается с назначения противобактериальных препаратов группы макролитов в виде: рокситромицина; азитромицина; кларитромицина; джозамицина. При необходимости его дополняют иммуномодулирующими средствами типа: ликопида, таквитина, полиоксидония.
- реабилитационную терапию.
- Витамины группы В в виде уколов (мильгаммы; нейрорубина; тригаммы) обязательно присутствуют в комплексном лечении. Они способствуют улучшению трофики тканей, за счет воздействия на нервные волокна.
6.3.3. Физиотерапия
Физиотерапия при артрите коленного сустава способна стимулировать обменные процессы в колене, улучшить кровоток и лимфоток, снять напряжение.Рекомендовано сочетание щадящего массажа при артрите коленного сустава с физиотерапевтическими процедурами в виде:
- фонореза;
- УВЧ;
- инфракрасного облучения;
- диатермии;
- прогревании озокеритом, парафином;
- лазерной терапии;
- магнитотерапии.
6.3.4. Хирургическое лечение артрита
Лечение включает устранение последствий от деформации суставов и будет описано в хирургическом лечении артрозов.6.4. Лечение артроза [31]
Лечение остеоартроза - длительный процесс. Пациенты лечатся главным образом амбулаторно (на дому).Основные принципы лечения: ограничение нагрузки, соблюдение ортопедического режима, ЛФК, физиотерапия, цель которых замедление прогрессирования остеоартроза, предотвращение развития контрактур и улучшение функции сустава. Важным этапом лечения остеоартроза является санаторно-курортное лечение.
6.4.1. Немедикаментозное лечение артроза
- информирование/образовательные программы
- пациент должен осознать, что с больным суставом надо жить, работать, что с заболеванием надо считаться, и это должно привести к изменению образа жизни больного, в котором высокая двигательная активность должна разумно сочетаться со строгим режимом разгрузки сустава;
- разъяснение провоцирующих факторов развития болезни;
- коррекции ортопедических нарушений при необходимости;
- Двигательный режим и ЛФК. Из-за ощущения боли при физической нагрузке на сустав, в частности при ходьбе или в положении стоя., пациент начинает щадить сустав, и это приводит к гиподинамии. В свою очередь, гиподинамия может явиться причиной локальной атрофии мышц и слабости связок. Нагрузка должна быть правильно дозирована, чтобы занятие было эффективно, но безопасно. ЛФК Задачи:
- восстановление подвижности и необходимой амплитуды движений в суставе;
- увеличения силы и выносливости мышц;
- аэробная тренировка;
- Йогатерапия (опишем позже);
- Диета и пищевые добавки при остеоартрозе / борьба с лишним весом
- При остеоартрозе страдает хрящевая ткань. Для того, чтобы её укрепить, следует употреблять продукты, богатые коллагеном (желе, холодец), а также рыбий жир, ягоды, фрукты;
- стоит отказаться от продуктов, разрушающих костную и хрящевую ткань: газированные напитки, алкоголь, большое количество крепкого кофе и чая, и т.д;
- диета при остеоартрозе может определяться сопутствующей патологией или избыточной массой тела;
- Санаторно-курортное лечение позволяет проводить комплексную реабилитацию, включающую положительное воздействие лечебных грязей, ванн, сауны, физиопроцедур, массажа, занятий ЛФК. Важную роль играет смена обстановки, снятие стрессорных воздействий, нахождение на свежем воздухе.
6.4.2. Медикаментозное лечение артроза
- НПВС (не стероидные противовоспалительные средства) – ибупрофен, диклофенак, мовалис и т.д.
- СПВС (стероидные противовоспалительные средства) – дипроспан, гидрокортизон, кеналог и т.д. Внутрисуставное введение кортикостероидов используется в острой фазе заболевания.
- Цитостатики – метатрексат, циклофосфан
- Согласно Европейским рекомендациям по лечению остеоартроза только несколько лекарственных средств обладают структурно-модифицирующими свойствами:
- Хондропротекторы - глюкозамина сульфат и хондроитина сульфат / гидрохлорид
- Диацерин – НПВС, одна ко его назначают при остеоартрозе не только из-за способности снимать воспаление и уменьшать боли в пораженных суставах, а также из-за способности замедлять процессы разрушения хрящевой ткани и стимулировать синтез протеогликанов. При этом значительно улучшается функционирование суставов и облегчается общее самочувствие пациента.
- гиалуронан (гиалуроновая кислота, гиалуронат) - гиалуроновая кислота является главным компонентом синовиальной жидкости, отвечающим за её вязкость. Гиалуроновая кислота - важный компонент суставного хряща, в котором присутствует в виде оболочки каждой клетки (хондроцита). Препараты на её основе применяют для внутреннего введения.
- неомыляемые соединения бобов сои и авокадо
- слабые опиоиды и другие центральные анальгетики - последний вариант медикаментозного лечения до операции, назначают на поздних стадиях заболевания в случае недостаточной эффективности предыдущих методов.
6.4.3. Физиотерапия
Лазерная терапия способствует прекращению прогрессирования дегенерации клеток. Для терапии используют направленные потоки света заданной концентрации. При помощи лазерного аппликатора происходит воздействие на биологически активные точки на коже пациента. Лечение происходит по схеме:- Больного усаживают на кушетку, освобождают колено от одежды.
- Воздействуют лазерным лучом на больной сустав, в подколенную ямку.
- Длительность процедуры – до получаса, число воздействий – 10 — 15 процедур.
УВЧ-терапия при артрозе. При помощи искусственно созданного электрического поля на колено воздействуют непрерывно или импульсно. Частота колебаний — 40, 27 МГц. Для процедуры больного усаживают на кушетку. К области коленного сустава прикладывают два электрода, оставляя зазоры в 2-4 см. После этого удаётся создать поле с высокой плотностью. Этапы ультравысокочастотной терапии:
- Используют слаботепловые дозы с мощностью электрического тока 20-30 Вт.
- Зазор регулируют, если получаемое пациентом тепло слишком интенсивное.
- Длительность процедур — 5-10 минут. Курс достигает 12 процедур, проводят ежедневно.
Электрофорез или гальванизация. Процедура направлена на быстрое, эффективное впитывание поражёнными тканями медикаментов. К ноге больного прикладывают смоченные в лекарственном растворе прокладки, создают направленное электрическое поле при помощи электродов. Воздействие электрофорезом длится полчаса. Пациент не должен испытывать жжение в колене, силу тока постепенно снижают к концу процедуры. Цели:
- Расширить сосуды.
- Улучшить кровообращение.
- Снять боль при помощи воздействия анальгетиками.
Электромагнитное излучение. Для проведения процедуры используют специальные медицинские аппараты портативного, стационарного типа. Больного усаживают на кушетку, освобождают поражённое колено от одежды. Излучатель прикладывают к суставу или располагают с зазором в несколько сантиметров. Электромагнитная физиотерапия при артрозе предполагает использование сантиметровой волны с заданной длиной – 12,6 см.
Продолжительность сеанса 15-20 минут. Тепловое электромагнитное воздействие позволяет усилить кровоток, лимфоток — способствует снятию отёчности тканей. Процедуру проводят ежедневно или через день. Число сеансов – 12-15 раз. Ремиссия после электромагнитной терапии устойчивая, длительная, при необходимости стоит повторить лечение через 2 — 3 месяца.
Магнитотерапия для устранения артроза. Используют для процедуры аппараты, генерирующие магнитные токи. Схема терапии:
- Больного сажают на деревянную кушетку.
- Освобождают ногу от одежды.
- Обматывают вокруг коленного сустава махровое полотенце.
- Вокруг него в несколько витков оборачивают индукторный кабель.
- После включения аппарата, нагрева ламп настраивают прибор на нужную мощность.
Воздействие ультразвуком. Для физиопроцедур используют ультразвуковые излучатели. Назначение лечения ультразвуком – уменьшить боль, снять воспалительный процесс. Для проведения терапии поражённый участок смазывают специальным гелеобразным составом, анальгезирующим средством. Излучатель приложить к поражённой области, совершать аппликатором массажные движения. Продолжительность сеанса – 10 — 12 минут.
Ультразвук имеет действие:
- Механическое. При помощи волн достигается улучшение кровообращения, нормализация потоков кровяных частиц.
- Физико-химическое. Для восстановления тканей важны ферменты. Их выработка увеличивается.
- Термическое. При лечении ультразвуком происходит положительный прогрев тканей щадящим способом.
Использование озона при артрозе. Эффективным методом борьбы с болезнью опорно-двигательного аппарата считается использование озонотерапии. Она имеет направленное действие. Для проведения процедуры применяют иглу, озон, вводимый в поражённый участок. Лечение помогает достичь целей:
- Возвращает нормальную подвижность колена.
- Стимулирует приток внутрисуставной жидкости.
- Восстанавливает деформированные ткани.
- Улучшает питание коленного сустава.
Сероводородные, радоновые, грязевые ванны обладают хорошим воздействием на поражённый участок. При лечении используют:
- сернистые воды с концентрацией 50-150 мг/л;
- растворы радона с концентрацией 3,0 кБк/л;
- разогретую грязь, обёрнутую вокруг коленного сустава.
6.4.4. Хирургическое лечение артроза
Лечение коленного сустава оперативным путем всегда проводится после консервативного курса лечения, когда оно уже не дает явного результата. На практике, такая ситуация возникает при остеоартрозе третьей степени с показаниями:- Большой процент хрящевой ткани разрушен;
- Обезболивающие средства не эффективны;
- Сильные боли вызваны не только нагрузкой на сустав, а возникают во время покоя ночью.
- артроскопия;
- остеотомия;
- эндопротезирование.
Если поражена внешняя часть сустава, во время остеотомии хирург вырезает часть кости в виде клина на голени с внутренней стороны. А если поражена внутренняя часть сустава, проводится удаление части большеберцовой кости с внешней стороны. После удаления небольшого клинообразного фрагмента, на кость налаживаются скобы или стержни. Таким образом, нагрузка перераспределяется равномерно на обе стороны, и больная часть сустава разгружается.
Благодаря остеотомии, больной избавляется не только от физических страданий – ликвидируется деформация коленных суставов, когда они вывернуты наружу (Х-образные ноги), или внутрь (О-образные ноги). Восстановительный период после остеотомии может продлиться до одного года: если наложен гипс, его придется носить 1-2 месяца, затем 1-2 месяца понадобится для того, чтобы сустав окреп, и на него можно было переносить тяжесть тела, и около 6 месяцев проходит привыкание к правильному положению колена. Проведение остеотомии дает положительный результат на довольно продолжительный срок – больной может вести активную в физическом плане жизнь в среднем до 10 лет, а в некоторых случаях даже больше. Эндопротезирование сустава может быть применено в том случае, когда «отремонтировать» сустав другими способами не представляется возможности. Это операция по удалению переставшего выполнять свои функции коленного сустава и замене его на искусственный протез. Новый сустав изготавливается из пластика, керамики или металла, и после вживления в ткани, разработки и адаптации пациента к новому колену может прослужить до 25 лет и более. Так как благодаря эндопротезированию болезнь полностью ликвидируется, пациент ведет обычную жизнь без болей и больше не нуждается в лечении.
Послеоперационный период восстановления
Восстановление подвижности коленного сустава после оперативного вмешательства в каждом случае имеют свои особенности. Факторы, влияющие на длительность реабилитации:
- Вид операции;
- Тяжесть заболевания, насколько серьёзные изменения были в суставе;
- Возраст больного.
После операции по остеотомии пребывание в больнице займет 3 дня. Уже в этот период нужно будет делать самые простые движения ногой, чтобы улучшить кровообращение и уменьшить риск образования тромбов, а для передвижения используются костыли или ходунки.
После выписки домой не оставляйте ногу в полном покое: выполняйте простую домашнюю работу и двигайтесь по мере возможности.
Разрабатывать колено с физиотерапевтом можно начать через 1,5 – 2 месяца после остеотомии.
После эндопротезирования.
Первый этап восстановления. Первые 5 дней после операции упражнения по восстановлению выполняются в постели. Первые шаги с костылями можно выполнять уже на 2-3 день.
Второй этап восстановления. В 5-20 день можно перемещаться, опираясь на один подлоктевой костыль, на расстояние до 1000 м. Человеку рекомендуют выполнять ЛФК упражнения и лёгкий массаж. К концу этого срока разрешают выполнять приседания и подъём на цыпочках для укрепления сустава.
Третий этап восстановления. Человек выписывается из больницы и делает упражнения дома.
Через три месяца потребуется перейти к более динамичным упражнениям - разрешается гулять, ездить на велосипеде, танцевать, плавать, ходить в боулинг-центр. Однако не желательно заниматься бегом, играть в теннис, футбол, волейбол, баскетбол, кататься на лыжах или носить тяжести. Это создает лишнюю нагрузку на колено.
6.5. Лечение менископатии
6.5.1. Классификация травм менисков и выбор стратегии лечения
Лечение травм менисков зависит от серьезности состояния. Одной крайностью являются маленький разрыв или дегенеративные изменения мениска, которые должны первоначально лечиться консервативно. Противоположной крайностью является большой болезненный разрыв по типу "ручки лейки", вызывающий блокаду коленного сустава и требующий непосредственной артроскопической операции. Большинство реальных травм менисков и, соответственно, решением относительно лечения находятся где-нибудь между этими двумя крайними вариантами.Наиболее благоприятный прогноз разрыва мениска при сочетании следующих факторов:
- при разрыве меньшего количества волокон. Т.к. в мениске большинство волокон радиальные (идут циркуляторно - по окружности), то наиболее благоприятны продольные разрывы, идущие вдоль циркуляторных волокон. Поперечные разрывы идут поперек циркулярных волокон, косо или радиально, разрывают большое количество волокон;
- у смещений и свежих разрывах (т.к. застаревшая травма переходит в хроническую форму и ведёт к дегенеративным изменениям мениска, которые уменьшают его прочность);
- у молодых пациентов, т.к. восстановление происходит быстрее и кровоснабжение менисков лучше;
- сопровождающееся реконструктивной операцией на передней крестообразной связке – т.к. слабость связочного аппарата, особенно передней крестообразной связки, снижает вероятность заживления из-за нетипичной нагрузки на мениск;
- разрыв в периферической (удалённый от центра) трети мениска – т.к. эта треть лучше всего кровоснабжается;
- в белую, аваскулярную (без кровеносных сосудов), зону попадают разрывы, отстоящие от наружного края мениска на 5 мм или более;
- разрывы, располагающиеся в пределах 3-5 мм от края, получают промежуточную васкуляризацию (красно-белая зона);
- разрывы в пределах 3 мм от края мениска кровоснабжаются хорошо (красная зона);
6.5.2. Надрыв мениска, консервативное лечение
После повреждения мениска выполняют действия первой помощи (см. пункт 6.1.)На 2-3 недели накладывают гипсовую лонгету или тутор.
После этого срока назначают ЛФК, механофизиотерапию.
Этого может хватить, при небольшом повреждении, мениск (надрывы) могут срастись без остаточных нарушений.
Трудоспособность восстанавливается через 4-5 недель.
6.5.3. Блокада коленного сустава
При блокаде коленного сустава использую алгоритм описанный выше (в пункте 6.1.2. Лечение заблокированного коленного сустава).6.5.4. Небольшой разрыв мениска, хирургическое лечение
При небольших разрывах мениска в ходе артроскопии проводят его ушивание с последующей иммобилизацией. Перед ушиванием проводят обработку краев разрыва рашпилем, до появления капилярной крови. Считается, что из поверхности, обработанной рашпилем, формируется сосудистый паннус, способствующий заживлению мениска. При маленьких разрывах для восстановления мениска одной только этой процедуры бывает достаточно для его сращения.При разрывах большей длины края стягиваются швом или скобами. Важный фактор — прочность соединения частей мениска; наибольшую прочность обеспечивают вертикальные матрасные швы. Маленькие, полностью оторвавшиеся кусочки хряща в ходе артроскопии удаляют, нежизнеспособные ткани иссекают – но в минимальном объеме, чтобы потеря части мениска не отразилась на функции сустава. Неполная менискэктомия в отсутствие артрита и при стабильном коленном суставе обеспечивает выздоровление или значительное улучшение почти в 90% случаев. У больных с артритом или поврежденной передней крестообразной связкой удовлетворительный результат удается получить только в двух случаях из трех. Следует иметь в виду, что после ушивания разрывов большой длины или разрывов с локализацией в центральной зоне (с худшим кровоснабжением) мениск нередко утрачивает амортизирующие свойства, и впоследствии приходится прибегать к повторным операциям – теперь уже с заменой разрушенного мениска.
6.5.5. Разрыв мениска, менискоэктомия и имплантация мениска
При обширных разрывах, отрывах и размозжениях мениска целесообразно сразу проводить его удаление (менискэктомию) – полное или частичное. После удаления мениска часто проводят трансплантацию донорского мениска или замену его искусственными протезами (полиуретановым, коллагеновым), поскольку при отсутствии мениска резко возрастает нагрузка на суставные поверхности и рано развивается гонартроз. Современная артроскопическая техника позволяет делать менискэктомию и замену мениска малоинвазивным способом. Замена мениска противопоказана при выраженных дегенеративных изменениях суставного хряща, нестабильности коленного сустава и искривлении ноги. Для трансплантации используют замороженные донорские мениски. Донорский мениск не требует постоянного приема специальных препаратов для предотвращения традиционного для трансплантаций эффекта отторжения. Но во избежание отторжения донорский мениск потребует разгрузки сустава на 2–3 месяца. При выборе донорского материала важное значение имеет размер трансплантата. В настоящее время доказано, что точность новейших методов, например, МРТ, при измерении суставной поверхности большеберцовой кости ничуть не выше, чем у обычной рентгенографии, а необходимы такие методы, чтобы разница между величиной трансплантата и истинными размерами мениска не превышала 2 мм. В настоящее время после трансплантации мениска не рекомендуется возвращаться к спортивным занятиям, сопряженным с большими нагрузками. Все это, а также то, что ожидание донорского материала требует времени, делает более привлекательным протезирование мениска искусственными имплантатами.Современные синтетические имплантаты имеют ряд преимуществ:
- легко устанавливаются;
- подбираются под ваш размер;
- пористая основа имплантата постепенно обрастает живыми клетками, благодаря чему формируется новый мениск;
- ускоряют процесс реабилитации.
6.5.6. Кистозного перерождения мениска, хирургическое лечение
Пациент у рекомендуется уменьшить физическую нагрузку на сустав.При возникновении болевых ощущений назначаются анальгетики и нестероидные противовоспалительные препараты (диклофенак, пироксикам, нимесулид и т.д).
Удаляют кисту менисков хирургическим путем, однако удаление кисты вместе с мениском чревато быстрым прогрессированием дегенеративного поражения сустава и развитием деформирующего артроза коленного сустава.
Операцией выбора в настоящее время считается эндоскопическая артроскопия. Прибегают к удалению отделов мениска, в которых развился кистозный процесс, параменискальную кисту удаляют или рассекают, для того, чтобы из кисты был отток в полость сустава. Таким путем достигаются лучшие результаты.
6.5.7. Послеоперационная реабилитация
Реабилитацию начинают еще в стационаре, проводя физиотерапию и ЛФК. На 2–3 день после операции (при условии отсутствия гемартроза и других осложнений) начинают выполнять изометрическую гимнастику. В течение недели после операции ходьба разрешается только с тростью или костылями. Если было выполнено ушивание разрыва мениска, то костыли необходимо использовать значительно дольше (4-6 недель) и не давать нагрузку на травмированное колено, чтобы позволить мениску полностью зажить. В дальнейшем расширяют список упражнений, плавно повышая их сложность и степень нагрузки на сустав: с 7–10 дня рекомендованы занятия в бассейне и упражнения в коленном суставе без нагрузки на ногу (из положения сидя или лежа). С 15–20 дня разрешается ходьба уже с опорой на оперированную ногу, необходимы полуприседания, специальные упражнения на велоэргометре, тренажерах для предотвращения формирования контрактур. Через 4-6 недель, а может быть и раньше пациент сможет возвратиться к нормальной физической активности. После восстановления функции сустава переходят к спортивной реабилитации – постепенному выполнению подготовительных упражнений и возвращению в спорт.При частичной менискэктомии, а также после полной менискэктомии с последующей установкой современного импланта сроки реабилитации значительно сокращаются – полная нагрузка на сустав (ходьба) возможна уже с 5–7 дня.
6.6. Лечение невралгии
При первых симптомах необходимо обратится к врачу. На первый взгляд безобидное проявление невралгии: мурашки по коже, тепло по коже ноги, или ступни, небольшое жжение, может не восприниматься всерьез человеком. Хотя это первые начальные симптомы невралгии.Лечение невралгии включает в себя прием противовоспалительных препаратов (см.главу «первая помощь при травмах»), гимнастику и массаж. Хороший эффект замечен от мануальной терапии и иглоукалывания. При сильной боли проводят новокаиновые блокады.
- Лечение начинается с устранения болезненности. Использую следующие средства:
- чтобы купировать боль, больному рекомендуется соблюдать покой и не подвергать конечность лишним нагрузкам, усугубляющим ситуацию;
- в качестве медикаментозного обезболивания чаще всего при защемлениях назначают препараты НПВС Ибупрофена, Диклофенака, Аспирина, Мовалиса;
- в случаях, когда боль становится невыносимой, доктор может посоветовать новокаиновую или гормональную блокаду;
- при мышечных спазмах обезболивающее лечение предусматривает применение спазмолетиков и меорелаксантов. Устранив мышечное напряжение, можно добиться разблокировки нервных окончаний;
- физиотерапевтические процедуры также помогают справиться с болью. При защемлениях поможет лазеротерапия, магнитотерапия, электрофорез и УВЧ, парафиновые прогревания;
- После устранения сильной боли лечение направляется на разблокировку нервных тканей.
- если причина патологии связана с отеком, воспалением, лечение предусматривает применение средств для устранения именно этих процессов. Это могут быть как местные мази, компрессы, примочки, так и лекарства противовоспалительного и противоотечного действия;
- справиться с защемлением седалищного нерва можно при помощи массажа, иглоукалывания, комплекса специальных лечебных упражнений;
- при специфических причинах нарушения функциональности нервных окончаний часто нужно лечение у узких специалистов:
- при наличии опухоли лечением должен заниматься онколог;
- помощь хирурга понадобится, если патологическая реакция спровоцирована:
- травмой мениска или переломом. Довольно часто при переломах со смещениями и полном разрыве мениска с образованием отломков и заворотов избавиться от ущемления можно только хирургическим путем;
- наличием грыж в позвоночном столбе, которые провоцируют потерю двигательных способностей коленного сустава и конечности, а также другие негативные последствия;
- витаминное лечение будет действенно при любом виде нервных заболеваний. Повышенное поступление в организм витамин, относящихся к группе В, способствует улучшению проводимости нервных сигналов, а также оказывает дополнительный обезболивающий эффект.
- После устранения негативной симптоматики лечение должно быть продолжено. Дальнейшие терапевтические мероприятия подбираются исходя из причины, спровоцировавшей патологию. Если не устранить подобный фактор и не заниматься лечением основного заболевания, возможны частые рецидивы в виде защемлений. При этом с каждым разом симптоматика будет только усугубляться. Поэтому рекомендуется изменить образ жизни:
- соблюдать общеоздоровительную диету;
- добавить дозированную нагрузку для укрепления тела: ОФП, йога-терапия, бассейн, ходьба по 30 минут в день;
- соблюдать режим сна и отдыха.
7. Обзор современных научных источников, отражающих эффективность практики йоги при заболеваниях коленей
Для анализа современных научных источников использовался ресурс PubMed. Ниже приведены несколько исследований, подверждающих эффективность йогатерапии при патологии коленных суставов.7.1. Йога у взрослых с артритом: результаты рандомизированного контролируемого прагматического процесса [23.a]
Задачи: Оценить влияние интегральной хатха-йоги на людей с артритом, ведущих малоподвижный образ жизни.Методы: Было 75 взрослых в возрасте, ведущих малоподвижный образ жизни, старше 18 лет с ревматоидным артритом (РА) или остеоартритом колена, направленных на курс йоги из 8 недель (два 60-минутных класса и 1 домашняя практика в неделю) или в списке ожидания. Позы были модифицированы под индивидуальные потребности. На первом месте было физическое здоровье [Медицинские результаты исследования в краткой форме-36 (SF-36), суммарный физический компонент (PCS)] с учетом базовой уровня; Исходные корректируемые результаты включают в себя фитнес, настроение, стресс, самоэффективность, SF-36 связанное со здоровьем качество жизни (HRQOL) и активность заболевания. У всех, кто прошел курс йоги, мы исследовали долгосрочные эффекты через 9 месяцев.
Результаты: Участниками были в основном женщины (96%), белые (55%) и образованные в колледже (51%), со средним (SD) возрастом 52 года (12 лет). Средняя продолжительность заболевания составила 9 лет. Через 8 недель йога ассоциировалась со значительно более высоким уровнем физического здоровья (6.5, 95% CI 2.0-10.7), длительностью ходьбы (125 м, 95% ДИ 15-235), положительным воздействием (5,2, 95% ДИ 1,4-8,9) и нижней границей по шкале депрессии в Центре эпидемиологических исследований (-3,0, 95% ДИ -4,8 -1,3). Значительные улучшения (p <0,05) были очевидны в ролях физического, общего здоровья, уровня боли, жизнеспособности и психического здоровья в SF-36. Баланс, сила и гибкость были одинаковыми между группами. Двадцать два из 28 в группе «Список ожидания» завершили курс йоги. Среди всех участников йоги были отмечены значительные (p <0,05) улучшения в среднем физического компонента, гибкости, ощущений во время прогулки, а также психологическое состояние и многие показатели качества жизни через 8 недель, причем большинство из них было еще 9 месяцев спустя. Из 7 неблагоприятных случаев ни один из них не был связан с йогой.
Выводы: Предварительные данные свидетельствуют о том, что йога может помочь людям с артритом, ведущим малоподвижный образ жизни, безопасно увеличить физическую активность и улучшить физическое и психологическое здоровье и качество жизни.
7.2. Йога для лечения остеоартрита коленного сустава у пожилых женщин: экспериментальное рандомизированное контролируемое исследование [23.b]
Cheung C1, Wyman JF, Resnick B, Savik K.Остеоартрит (ОА) является распространенной проблемой у пожилых женщин, которая связана с болью и инвалидностью. Хотя йога рекомендуется в качестве упражнения для лечения артрита, имеются ограниченные доказательства, подтверждающие ее эффективность, малоизвестные о ее долгосрочных преимуществах. Целью этого исследования было оценить осуществимость и потенциальную эффективность программы упражнений хатха-йоги в управлении симптомами, связанными с ОА, у пожилых женщин с ОА колена.
Методы: Приемлемые участники (N = 36, средний возраст 72 года) были случайным образом назначены на 8-недельную программу йоги, включающую групповые и домашние сеансы или контроль в режиме ожидания. Программа вмешательства йоги была разработана группой экспертов по йоге (N = 5). Основным результатом был общий балл индекса остеоартрита Университета Онтарио и Макмастера (WOMAC), который измеряет боль, жесткость и работоспособность коленного сустава в течение 8 недель. Вторичные результаты, физическая функция нижних конечностей, индекс массы тела (ИМТ), качество сна (QOS) и качество жизни (QOL) измерялись с использованием веса, высоты, короткой физической физической батареи (SPPB), Питтсбургского индекса качества сна (PSQI), и обзора здоровья SF12v2. Данные были собраны в начале исследования, 4 недели и 8 недель и 20 недель.
Результаты: Целевое задание было выполнено 95% участниками. На основе ANCOVAs участники группы лечения продемонстрировали значительное улучшение показателей по опроснику боли WOMAC (7,0 [0,46], 5.4 [.54], p = .03), функция (24,5 [1,8], 19,9 [1,6], p = 0,01) и общие оценки ( 35,4 [2,3], 28,6 [2,1], p = 0,01) от 4 до 20 недель. Нарушение сна было улучшено, но общий балл PSQI значительно снизился через 20 недель. Изменения в ИМТ и QOL были незначительными. Никаких побочных эффектов, связанных с йогой, не наблюдалось.
Выводы: Еженедельная программа йоги с домашней практикой является приемлемой и безопасной для пожилых женщин с коленным остеоартритом и показывает терапевтические преимущества.
7.3. Влияние хатха-йоги на остеоартрит коленного сустава [23.c]
Ghasemi GA1, Golkar A, Marandi SM.Целью этого исследования было изучение эффектов 8-недельных упражнений хатха-йоги на женщин с остеоартритом коленного сустава. Исследования о воздействии йоги на различные хронические заболевания показывают, что эти упражнения оказывают положительное влияние на хронические заболевания. Поскольку остеоартрит коленного сустава очень распространен среди женщин среднего возраста, мы решили измерить эффективность этих упражнений на остеоартрите коленного сустава.
Методы: В выборку вошли 30 женщин с остеоартритом коленного сустава, которые добровольно участвовали в этом полу экспериментальном исследовании и были разделены на контрольную группу (15) и группу йоги (15). Группа йоги получила 60-минутные сеансы хатха-йоги 3 раза в неделю в течение 8 недель. Боль, симптомы, ежедневные занятия спортом и деятельность в свободное время, а также качество жизни были соответственно измерены с помощью визуальной аналоговой шкалы (VAS) и анкетирования остеоартрита и травмы коленного сустава (KOOS). Для анализа результатов использовался метод анализа дисперсии (ANOVA) для повторяющихся данных (P = 0,05).
Результаты: Результаты показали, что боль и симптомы были значительно уменьшены, и в группе йоги значительно увеличилось количество ежедневных занятий, занятий спортом, занятий в свободное время и качества жизни.
Выводы: Кажется, что йога может использоваться, как консервативное лечение, помимо обычных методов лечения и медикаментов для улучшения состояния людей с остеоартритом.
7.4. Влияние интегрированной йогатерапии на боль, утреннюю скованность и беспокойство при остеоартрите коленного сустава: рандомизированное контрольное исследование [23.d]
Ebnezar J1, Nagarathna R, Yogitha B, Nagendra HR.Цель - изучить влияние интегрированной йоги на боль, утреннюю скованность и беспокойство при остеоартрите коленей.
Материалы и методы: Двести пятьдесят участников с остеоартритом (35-80 лет) были случайным образом назначены к йоге или контрольной группе. Обе группы подвергались чрескожной электростимуляции и ультразвуковой терапии (40 мин) в течение двух недель с последующим наблюдением в течение трех месяцев. Интегрированная йога состояла из силовых и гибкостных практик, асан, пранаямы и медитации. Контрольная группа имела физиотерапевтические упражнения. Оценки проводились на 15 день (этап 1) и 90 день (этап 2).
Результаты: Снижение боли (шкала числовой оценки) – больше (P <0,001, тест Манна-Уитни U) в группе йоги (этап 1 = 33,6% и этап 2 = 71,8%), чем в контрольной группе (этап 1 = 13,4% и этап 2 = 37,5 %). Утренняя скованность в группе йоги снизилась больше (P <0,001) (этап 1 = 68,6% и этап 2 = 98,1%), чем в контрольной группе (этап 1 = 38,6%, а этап 2 = 71,6%). Состояние тревожности (STAI-1) уменьшилось (P <0,001) на 35,5% (этап 1) и 58,4% (этап 2) в группе йоги и на 15,6% (этап 1) и 38,8% (этап 2) в контрольной группе. Систолическое артериальное давление снизилось (Р <0,001) больше в группе йоги (пост 1 = -7,93% и пост 2 = -15,7%), чем в контрольной группе (этап 1 = -1,8% и пост 2 = -3,8%). Диастолическое артериальное давление снизилось(Р <0,001) больше в группе йоги (этап 1 = -7,6% и этап 2 = -16,4%), чем в контрольной группе (этап 1 = -2,1% и этап 2 = -5,0%). Снижение частоты пульса (P <0,001) больше в группе йоги (этап 1 = -8,41% и этап 2 = -12,4%), чем контрольной группе (этап 1 = -5,1% и этап 2 = -7,1%).
Выводы: Интегрированный подход по йогатерапии лучше, чем физиотерапевтические упражнения в качестве дополнения к чрескожной электростимуляции и ультразвуковой терапии для уменьшения боли, утренней скованности, состояния и тревоги, артериального давления и частоты пульса у пациентов с остеоартритом.
8. Обзор методов йогатерапии в основных йогических традициях
8.1. Сравнительная таблица [32-36]
| Ме |
Д. Брахма Йога Сукшма Вьяяма и Йога Асана Виджняна |
Свами Шивананда "Новый взгляд на йогатерапию" | БКС Айенгар "Йога Дипика" |
| Шат |
Дхаути | Сахаджа-басти-крийя (аналог шанкх пракшаланы) Агнисара дхаути Сахаджа-данда-дхаути (аналог глотания бинта) |
|
| Асаны | Укрепление коленей:
Джану-шакти-викасака - ударяем себя пяткой по ягодице и резко выпрямляем ногу. Бхадрасана (ваджрасана с руками, захва Ваджрасана, Гомукх Багасана (баддха конасана, но стопы вместе и перпенди Вайюянасана (дурвасана) Горакш Пасчимо Санкат Курмасана (ваджрасана с наклоном корпуса вперед, локти упираются в живот, большие пальцы в кулаках) – снимают боль в коленях Гарудасана – укрепление коленей Супта-павана-муктасана – уменьшает подагри Утхита хаста пад Парватасана (в лотосе колени на полу, баланс) – укрепление коленей Гарбхасана (позы зародыша с падмасаной) - укрепление коленей Мргасана (стопа подмышкой) - укрепление коленей Випарита-ширша-двихаста баддхасана (йога Ширша Кханжанасана (вариант горакшасаны) – профилактика артроза Джану бхоми стхирасана (стойка на коленях) – укрепление коленей, профи Супта-пада-кондарасана (эка пада ширшасана лежа на полу) – снимает боль в коленях Супта-ваджрасана – снимает боль в коленях |
Бхарасана (баддха конасана) - укрепление коленей
При ревматизме: Акарна дханурасана Гомукасана Супта Ваджрасана Сарвангасана Ширшасана Шавасана |
Уттхита/Паривритта триконасана – тонизирует подколенные сухожилия
Укрепление коленей: -Уттхита/ Паршва -Вирабхадр -Ардха Чандр -Уттхита Хаста Пада -Прасарита Падоттасана Излечивает туго - Ардха Баддха Падмо - Сиддхасана - Паддмасана Вирасана - излечивает ревматические боли в коленях Бхекасана - укрепление коленей, - излечивает ревма Супта Бхекасана – усиливает крово Гхеранд |
| Пра | Сахадж-пранаяма 1, 6, 9, 10 Враджа-Пранаяма | ||
8.2. Критический анализ методов
8.2.1. Шаткармы [35, 37, 38]
Есть мнение из аюрведы, что при артрозах и артритах (не всех, например, инфекционных, подагрических и т.д.) будет полезны ватасара и варисара-дхаути, так как уменьшают аму. Дхаути описана у Д.Брахмачари.У Свами Шивананды описаны Сахаджа-басти-крийя (аналог шанкх пракшаланы), Агнисара дхаути, Сахаджа-данда-дхаути (аналог глотания бинта) для лечения ревматизма.
Считаю, что это может помочь восстановлению коленных суставов, так как очищает тело и нормализуют избыточный вес, который является одной из причин проблем с коленями.
У Шри Йогендры сказано: «Даже повышение и понижение кровяного давления, наличие токсинов в крови и секретах, а также серьезные нарушения работы сердца, почек, желудка, кишечника и суставов часто можно объяснить инфекционными заболеваниями ротовой полости». Стоктон говорит: «Значение роли зубов в пищеварении нередко недооценивается. Во многих случаях хроническое несварение желудка возникает из-за неполноценного пережевывания пищи, обусловленного плохим состоянием зубов»
В книге "Очищение по аюрведе и йоге" Мартынов Б.В. говорится о пользе шаткарм:
- Многие аутоиммунные заболевания (такие как ревматоидный артрит, гломерулонефрит и т.п.) вызываются тем, что антитела, борющиеся с токсинами, не полностью выводятся из организма, «перепутывая» и переваривая вместо токсинов, в первом случае — суставную ткань, а во втором — почечную.
- Умащение тела маслом и массаж: Расслабляются мышцы, устраняется жёсткость сухожилий и суставов.
- Правильное солнечное прогревание особенно благотворно для людей с преобладанием капха доши и вызванными ею расстройствами и болезнями. Но оно может быть полезно и при некоторых ветреных и даже жёлчных расстройствах. Особенно действенно лечение солнечным излучением и теплом против суставных (артрита, радикулита, ревматизма) и ряда кожных болезней, даже таких трудноизлечимых как псориаз и проказа.
- Очищающую клизму (нируха басти) обычно делают при болезнях возбуждённых дош, отягощенных амой. Очищающие клизмы весьма действенны при лечении пищевых аллергий. Масляные клизмы применяют, например, при сильной общей слабости. После неё у жёстких в суставах ветреников резко возрастает гибкость тела, уходит на время запор.
- Для лечения некоторых вата-расстройств (например, суставных, ревматических) весьма благотворны мягкие масляные слабительные, такие как касторовое масло
- Остеоартроз и остеопороз. Ветреные заболевания. Лечение должно уменьшать ветреность, улучшать усвоение кальция и накопление коллагена. Даже при дегенеративных изменениях суставов средствами аюрведы можно значительно облегчить болезнь и улучшить подвижность даже сильно разрушенных суставов, улучшая состояние окружающих тканей, мышц и т.п. Советы:
- снехана (массаж пораженных мест тёплыми маслами, общий масляный массаж, приём топлёного, льняного или конопляного масел внутрь) ;
- сведана (прогревание на солнце, местные прикладывания разогревающих веществ (кашица из имбирного порошка, горчицы и т.п); баня или горячие ванны с молоком;
- масляные клизмы.
8.2.2. Асаны [24, 32, 33, 34, 35, 36]
Д.Брахмачари [32, 33]
Д.Брахмачари предлагает джану-шакти-викасака (динамическое сгибание и разгибание ног в коленях) для укрепления коленей. Согласна с ним, данное упражнение способствует увеличению кровообращения и движению лимфы, полезно при отеках. При болях в колене его лучше делать неглубоко, непредельно.Упражнения сукшма-вйайамы кундалини-шакти-викасака и джангха-шакти-викасака (укрепление бёдер) А и Б Д.Брахмачари даёт либо на задержках дыхания, либо для достижения энергетических эффектов. В упрощённом варианте эти техники давно используются преподавателями йоги для разогрева и укрепления мышц бёдер, коленных и тазобедренных суставов.
Про позы сидя, такие как ваджрасана (с вариациями: курмасана, мандукасана, бхадрасана), гомукхасана, падмасана (с вариациями: матсйасана, йогасана, бадха-падмасана) Д.Брахмачари пишет примерно следующее: «колени, стопы и бедра становятся сильными». При сочетании с позами на растяжение ног они хороши как профилактика болезней коленей ног: увеличивают подвижность ног в тазобедренных суставах (которые у большинства людей скованны), улучшают кровообращение и обменные процессы в ногах в целом и в коленях в частности. Однако в этих позах сильно сгибаются колени, и у людей, имеющих уже заболевания и травмы коленей, полное их выполнение может вызывать проблемы. Им необходимо подбирать адаптационные варианты.
Учитель предлагает брахмачариасану и падмасану (и другие позы в сочетании с падмасаной) для укрепления коленей. Не согласна с автором, так как при этих вариантах выполнения происходит сильное сгибание ноги в колене, а также для людей с тугоподвижными будрами поза выполняется за счёт коленного сустава:
- в брахмачариасане сжимается латеральный мениск и предельно вытягивается внутренней боковой связки,
- в падмасане сжимается медиальный мениск и перерастягивается внешняя боковая связка
Не согласна с автором, что багасана (баддха конасана, но стопы направлены носками назад) укрепляет колени. Аргументы как в падмасане:
- предельное сгибание коленей, которое присутствует в багасане, доступно не всем людям с проблемными коленями
- для выполнения этой позы должен быть хорошо раскрыт тазобедренный сустав, как для падмасаны (в направлении вращение бёдер наружу), только угол отведения бедер больше
- глубокое сгибание колена в сочетание с тугоподвижностью тазобедренных, проводит к смещению голени относительно бедра. Это приводит к сжатию менисков и возможности травмирования коленей.
Ваюянасана (дурвасана) может служить укреплением колена опорной ноги, хотя для этого есть более простые варианты стоячих поз.
Согласна с автором, что санкатасана и гарудасана укрепляют колени и голени. Однако, для выполнения этих позах необходима мобильность бёдер, и при её недостаточно могут включиться в работу колени, а при проблемах коленей боль и патологические изменения в них могут только увеличиться. Лучше подобрать упоры на одной ноге без вращения бедра (например, врикшасана).
Считаю, что Супта-павана-муктасана не напрямую, а косвенно уменьшает подагрические и другие расстройства колеей. Для этого есть более эффективные позы. Супта-павана-муктасана тонизирует все внутренние органы, увеличивает обменные процессы и ,следовательно, способствует снятию отека и уменьшению подагрических расстройств. Согласна, что хаста-падангуштхасана укрепляет колено для опорной ноги, так как включаются все стабилизаторы коленного сустава.
Считаю, что парватасана, кханжанасана (вариант горакшасаны) и джану бхоми стхирасана (стойка на коленях) вредны для людей, у которых уже есть патологии с коленными суставами. Но если с проблем нет, то для укрепления коленей, стоять можно.
Согласно, что випарита-ширша-двихаста баддхасана (йоганидрасана, но ноги стоят на полу) укрепляет колени, так как это асана стоя. Но основная цель позы – глубокое вытяжение мышц спины, так как это глубокий наклон.
Считаю, что мргасана (стопа подмышкой) не является позой, укрепляющей колени, так как ключевой зоной работы позы является предельная ротация ноги в тазобедренном суставе наружу. К тому для многих людей она является сложной.
Также супта-пада-кондарасана (эка пада ширшасана лежа на полу) глубоко вытягивает спину, мышцы-стабилизаторы колена почти не участвуют.
Свами Шивананда [35, 36]
Считаю, что бхадрасана (баддха конасана) и ваджрасана (брахмачариасана) не могут укрепить колени. Эти позы были рассмотрены у Д.Брахмачари.Акарша-дханурасана направлена на развитие подвижности в разобедренном суставе и напрямую с коленом не работает.
Считаю, что гомукхасана не может помочь при патологиях с коленями. В этой позе происходит сгибание ног в коленях, нижнее колено находится под нагрузкой, могут пережиматься мениски и появляться боль. Часто в этой позе у практикующих колени в воздухе, не на полу. Такой вариант особенно вреден.
Сарвангасана и ширшасана являются перевернутыми позами, которые усиливают венозный и лимфатический отток, расслабляют мышцы и суставы ног. Сарвангасана доступна для выполнения и является эффективной при лечении проблем с коленями. Ширшасана является для многих практикующих сложной позой, поэтому лучше выбрать более легкие перевернутые формы.
Считаю, что шавасана очень полезна при лечении любых патологий с коленями, так как способствует общему расслаблению физического тела и нормализации нервной системы.
Б.К.С Айенгар [24, 27, 34]
В йоге Айенгара бо’льшее внимание уделяется отстраиванию асан. Считаю ценным, что уже в тадасане предлагается работать с выравниванием ног, правильному положению стоп (параллельно друг другу), равномерному распределению веса между ногами и по поверхности каждой из стоп. Уже в тадасане предлагается подтянуть кверху коленные чашечки, напрягать переднюю и заднюю часть бёдер, что будет укреплять коленный сустав.Согласна, что такие асаны стоя как уттхита/паривритта триконасана, паршвоттанасана, прасарита падоттанасана (условно их можно назвать наклоны из положения стоя) тонизирует подколенные сухожилия, так происходит вытяжение задней поверхности ног и увеличение кровообращения.
Согласна, что все асаны стоя с согнутыми ногами (вирабхадрасана I и II, уттхита / паривритта паршваконасана, уткатасана) или в балансах на одной ноге (врикшасана, вирабхадрасана III, ардхачандрасана, уттхитахаста падангуштхасана) «укрепляют колени», так как во всех позах активно работают мышцы, стабилизирующие стопу и коленный сустав. При точном выстраивании всех структур ног «исправляются мелкие дефекты ног». Однако при серьёзных проблемах с коленями бывает невозможно выполнить позу в полной мере (особенно балансы на одной ноге и выпады с согнутым под 90 градусов коленом), тогда поза выполняется у упрощённом варианте.
Не совсем понятно, что подразумевает автор под выражением «излечивает тугоподвижность коленного сустава», но перечисленные им позы представляют собой вариации падмасаны и вирасаны с опасными для колена положениями для людей, имеющих проблемы в данной области, и в йогатерапии использоваться не должны.
Хотелось бы отметить, что в традиции йога Айенгара действительно существуют йогатерапевтические положения вирасана, бхекасаны, баддха конасаны, при этом используются дополнительные материалы. Например, в баддха конасане в сгиб между голенью и бедром помещают веревку, затем берутся за конец, расположенный с внутренней стороны колена и в зависимости от поставленной задачи разворачивают бедренную кость или берцовую или работают непосредственно с коленным суставом.
По словам известного в России преподавателя йоги Айенгара «ваджрасана – бальзам для коленей» [24]. При этом в сгиб между голенью и бедром помещают свернутый коврик йоги или одеяло. Также работают и в ардха бхекасане. Это позволяется расслабить икроножную мышцу, вытянуть квадрицепс. Таким образом, осуществляется тракция коленных суставов. Описанная у Д.Брахмачари супта-павана-муктасана становится йогатерапевтической позой для коленей, помещая в сгиб коврик йоги. Конечно стоит при этом учитывать индивидуальные возможности практикующих, так как не все могут сесть, например, в ваджрасану или вирасану.
8.2.3. Пранаяма [35]
Свами Шивананда [35]
На мой взгляд сахадж-пранаяма 1 полезна для людей с проблемами коленей, так как динамическое поднятие ног и рук выполняется с плавным и медленным дыханием. Практика увеличивает кровообращение в ногах и при медленном выполнении активизирует парасимпатику, действует успокаивающе.Думаю, что сахадж-пранаямы 6,9,10 благотворно влияют на патологии с коленными суставами. Они увеличивают дыхательный объем, тренируют мышцы вдоха и выдоха, смещают психологическую доминанту с больных коленей на работу с дыханием.
Считаю, что враджана-пранаяма очень полезна для больных коленей. Неспешная ходьба усиливает венозный отток, увеличивает кровообращение, укрепляет мышцы ног и полезна при любых отеках и артрозах. Пранаяма во время ходьбы, где выдох длиннее вдоха, активизирует парасимпатику. Работа с постепенным удлинением вдоха и выдоха создает эффект гипоксической тренировки, что в свою очередь расширяет сосуды и способствует очищению тела. Также такая практика дает медитативное состояние.
9. Подробное изложение предлагаемой методики йогатерапии с обоснованием механизмов её действия [24, 25, 25, 30, 31, 39]
9.1. Основные направления йогатерапии при патологии коленей
Практика йогатерапии при патологии с коленными суставами должна быть направлена на:- восстановление подвижности сустава;
- уменьшение боли;
- нормализация массы тела;
- создание оптимальных условий для замедления дегенеративно-дистрофических процессов;
- расслабление мышц, окружающих сустав (при скованности и спазмах);
- стабилизация сустава, укрепление мышц, окружающих сустав (при гипермобильности);
- оптимизация двигательных паттернов в статике и динамике;
- коррекция бытовых привычек движения.
9.2. Динамические вьяямы
Для восстановления подвижности сустава используем динамические вьяямы в комфортном непредельном диапазоне, так как «смазка» выделяется в суставную сумку в достаточном количестве для хорошего скольжения только при динамической работе. В качестве динамических вьяям в йогатерапии можно использовать «упражнение велосипед» лежа на спине или в положении полулежа на спине (с прямыми ногами и руками, согнутые в локтях на полу). Необходимо поднять ногу с больным коленом и выполнить в динамике несколько раз сгибание и разгибание. Этот же вариант выполняем в положении стоя.9.3. Тракции
Источники изображений: [26]
Тракция обычно используется в терапии артрозов коленных суставов для разведения суставных концов костей и уменьшения нагрузки на хрящевые поверхности. Тракции способствуют расслаблению мышц, снимают избыточный тонус с укороченной мышцы, окружающих коленный сустав. Несколько примеров тракции на коленный сустав:- тракция из техники тайского массажа, когда практикующий лежит на полу, нога с травмированным коленом согнута. Йогатерапевт сидит на полу со стороны ног пациента, ногой упирается в заднюю часть бедра, а руками держится за голень, уходя весом назад;
- вариант тракции с эластичной лентой, когда практикующий лежит на полу, один конец ленты соединен со стопой, другой крепится на стену, нога приподнята за счет натяжения ленты. Под ногу можно положить болстеры, один вдоль, другой сверху поперек;
- тракция в бхекасане.
9.4. Силовые упражнения для «заинтересованной» мышечной группы
Источники изображений: [25], [26], [28]
Силовые упражнения для «заинтересованной» мышечной группыСтабилизация коленного сустава определяется оптимальной работой околосуставных мышц и их сухожилий, а также конгруэнтностью суставных поверхностей, хрящей и капсульно-связочным аппаратом. Необходимо укреплять:
- сгибатели голени, т.е. двуглавую, полусухожильную, полуперепончатую мышцы. По словам Епифанова «укрепление квадрицепса является стратегически самым важным», «Развивайте четырехглавую мышцу, упражняя ее каждый час по 5 минут в течение дня» - основное правило при лечении повреждений коленного сустава (Уотсон-Джонс Р., 1972г.),
- разгибатели ноги в коленном суставе, т.е. квадрицепс бедра (основной составляющей которого является прямая мышца бедра),
- для укрепления латеральной и медиальной связок необходимо укреплять соответственно напрягатель широкой фасции и приводящие мышцы.
Позы на укрепление выполняются в статическом и динамическом вариантах.
Для укрепления квадрицепса можно выполнять вирабхадрасана 1 в динамике, чередуя сгибание передней ноги (между голенью и бедром угол 90 градусов, голень перпендикулярна полу) и выпрямление не до конца, уткатасану на носках в статике, рудрасану на носках в динамике, шагая вперед и назад и т.д.
Для укрепления приводящих мышц можно выполнять вариант с прижатой к стене спиной и согнутыми ногами в коленях под углом 90 градусов и кирпичом между коленей или полумост с кирпичом между коленями. При этом колени сжимаем. Для укрепления напрягателя широкой фасции можно выполнить боковой упор (укрепляется нижняя нога), можно лёжа на боку приподнять верхнюю ногу, удерживая ногу в одной плоскости и заворачивая носок внутрь (укрепляется верхняя нога), а можно сочетать оба этих упражнения в одной асане (сделать боковой упор и приподнять ногу). Для укрепления сгибателей отчасти поможет выполнение поз шалабхасана или пурвоттанасана. Асан на напряжение сгибателей в йоге немного, поэтому очень эффективно использовать эластичную ленту, с помощью которое можно укреплять все стабилизаторы коленного сустава. Конечно, в зависимости от повреждения акцент на те или иные мышцы будет разный, хотя укрепляются в любом случае все стабилизаторы. Например, при повреждении передней крестообразной связки акцент делается на укрепление двуглавой, полусухожильной, полуперепончатой мышцы. Наоборот, при повреждении задней крестообразной связки укрепляем квадрицепс. При повреждении медиального мениска укрепляем приводящие мышцы, латерального мениска – отводящие мышцы. Также для укрепления стабилизаторов колена можно выполнять позы на нестабильной платформе, например, в вирабхадрасане 1 передняя нога стоит на платформе, это позволит включить одновременно все мышцы-стабилизаторы. Это очень полезно, например, при разрыве мениска.
9.5. Растяжение и ПИР для «заинтересованной» мышечной группы
Источники изображений: [26], [28], интернет
Работу с укреплением мышц окружающий коленный сустав обязательно чередуем с их вытяжением с помощью тракций или по методу ПИР. Например:
1. пурвоттанасана ⇒ супта падангуштхасану 1 (вытяжение сгибателей колена); 2. полумост со сжиманием кирпича (или мяча) ⇒ супта падангуштхасану 2 (вытяжение приводящих мыщц) 3. васиштхасана (боковой упор) ⇒ супта падангуштхасану 3 (вытяжение отводящих мыщц) 4. полумост (напряжение квадрицепса) ⇒ эка пада ашва санчаласана.
9.6. Работа с осанкой и профилактика плоскостопия
Источники изображений: [26], [28], [39]
Оптимизация двигательных паттернов в статике и динамике включает в себя работу с осанкой (исправление перекосов), восстановление соосности бедренной и большеберцовой кости (Х-образные и О-образные ноги, рекурвация), восстановление свода стопы (вагус, вальгус).
Для этого мы вводим в практику планки, шалабхасану, вариации навасаны, вьяямы на работу со стопой и большим пальцем ноги, шавасану у стены из йоги Айенгара (между ногами коврик, ноги крепко зафиксированы ремнями).
Вьяямы на работу со стопой и большим пальцем ноги. Вьяямы на работу со стопой и большим пальцем ноги Для выработки правильных двигательных паттернов в практике асан обучаем практикующего выполнять асаны с джану-бандхой во время занятий и в повседневной жизни. Джану-бандха – это легкое напряжение всех мышц-стабилизаторов коленного сустава.
9.7. Перевернутые позы в доступном варианте
Источники изображений: [28]
Очень полезно при любых патологиях с коленными суставами выполнение перевернутых поз (вариант с ногами у стены, випарита карани мудра, сарвангасана), особенно при таких заболеваниях, как синовит и бурсит. Перевернутые позы способствуют уменьшению отечности и разгрузке сустава.9.8. Техники дыхания и релаксации для нормализации тонуса нервной системы
Для восстановления работы нервной системы вводится в практику выполнение нади шодхана пранаямы и техник релаксации (шавасана, йоганидра с сануальпой).Также перед самым началом работы необходимо определить индекс массы тела клиента, так как одной из причин возможных заболеваний является избыточная масса тела. Тогда помимо практики йогатерапии пациент должен придерживаться соответствующей диеты.
9.9. Противопоказания
Противопоказаниями будут являться:- позы с чрезмерным сгибанием (вирасана), сгибание и небольшая работация наружу (падмасана)
- ударные нагрузки (прыжки)
- осевые нагрузки при 2 и более стадиях
- тракции при 3 и более стадиях.
10. Описание собственного клинического случая
10.1. История болезни
Девушка 30 лет (1985г). Рост = 181 см, вес = 67,5кг. ИМТ = 20,6 – норма. Хроническое воспаление вокруг правого коленного сустава с августа 2016 года. Причину боли не отследила. Встала рано утром с болью в колене (сначала боль локализовалась сзади в сгибе колена), постепенно локализация боли распространялась и по нарастающей увеличивалась её интенсивность.Обратилась в госучреждение - клинику спортивной медицины на Курской. Сделала МРТ в ноябре 2016 года.
Образ жизни: сидячая работа, иногда ходит на йогу, чаще занимается дома. 2-3 раза в год ездит в походы.
Заключение МРТ на октябрь 2016г: МРТ-картина нерезко выраженных дистрофических интралигаментозных изменений передней крестообразной связки; незначительно выраженных дистрофических интралигаментозных изменений собственной связки надколенника;
дегенеративных изменений тела и заднего рога медиального мениска (II-IIIа ст изменения МРС по Stoller); дегенеративных изменений тела и заднего рога латерального мениска (I-II ст изменения МРС по Stoller).
МР-признаки начальных проявлений гонартроза, умеренно выраженного экссудативного синовита; бурсита.
Умеренно выраженные отёчные изменения периартикулярных мягких тканей преимущественно по переднему контуру сустава.
Травматолог-ортопед сказал, что это разрыв медиального мениска и сказал, что надо бы поделать физиопроцедуры. Ходила на магнит и токи. Затем врач проколол курс из 5 уколов гиалуроновой кислоты - английский препарат «Фирматрон плюс». Врач рекомендовал мазь вальтарен, который относится к НПВС. Врач сказал, что если станет хуже - то необходимо будет делать менискэктомию, естественно предварительно посмотрев состояние менисков, «вдруг там чего можно пришить».
Девушка вальтареном сначала пользовалась, но потом перестала.
Иногда мажет септисолом – раствор для наружного потребления на основе продуктов пчеловодства и алтайских трав – антисептик, обезболивает противовоспалительным свойством, снимает отёк и ускоряет регенерацию тканей.
Думает попробовать пиявок.
Сопутствующие заболевания: остеохондроз шейного, грудного, пояснично-крестцового отделов позвоночника. Дорсальные протрузии межпозвонковых дисков С4-С5, С5-С6 до 1мм, С6-С7 до 2мм. Шея болит с 12 лет.
Обратилась за помощью весной 2017 года. Занимались персонально 1 раз в неделю, остальное время делала ежедневную домашнюю практику. Причина обращения – работа с шеей, достигли стойкого улучшения состояния. С лета начали работать с коленом.
Характер боли: в покое (стоя, сидя, лёжа и во сне) боли нет, лишь иногда ноющая. Под нагрузкой резкая. Чаще при спуске и подъёме по лестнице, при сгибании колена. Иногда при ходьбе.
При резкой ротации сустава в стороны (например, при резком движении транспорта), происходит прощёлкивание в колене, с очень неприятным болевым ощущением.
Невозможно сесть в ваджрасану, вирасану и на корточки в полной мере (нужно правую ногу выставлять вперед), при вставании из вышеуказанных поз так же наблюдается перенапряжение и боль.
Колени поскрипывают.
10.2. Фотографии. Элементы визуальной диагностики
По рис.10.2.1. можно судить, что варус и вальгус отсутствуют.По рис.10.2.2. видно, что отсутствуют гипермобильность коленных суставов и сгибательная контрактура.
На рис.10.2.1, 10.2.3 и 10.2.4 виден явный общий отёк правого колена.
Причём на рис.10.2.1. и 10.2.4. виден также локальный отёк латерально и вниз от коленной чашечки.
10.3. Комплекс занятия по йогатерапии: начальные проявление гонартроза, умеренно выраженный экссудативный синовит, бурсит [24, 25, 26, 27, 30, 31, 39]
10.3.1. Разминка
Разминка необходима для общего разогрева мышц, питания суставов, лучшего скольжения хрящей и подготовки тела практикующего к основному блоку. Она включает в себя несколько элементов.10.3.1.1. Работа с шеей, плечами, позвоночником
Эта часть разминки не имеет прямого отношения к патологиям колена, но необходима для данного пациента, учитывая состояние его шейного отдела.- Дыхание животом (1-2 минуты)
- Полное йоговское дыхание – на вдохе расширяем сначала живот, затем грудную клетку; на выдохе сужаем сначала живот, затем грудную клетку (1-2 минуты)
- Выполняем п.1 и п.2 с дыханием уджайи.
- Капалабхати – 3 подхода по 40-60 раз, после каждого подхода задержка на выдохе с уддияна бандхой
- Повороты головы влево-вправо, подбородок движется параллельно полу (20-30 раз в каждую сторону)
- Движение головой вверх-вниз, при движении вверх голову не запрокидываем (всего 20-30 раз)
- Боковые наклоны головой (по 20 раз в каждую сторону)
- Подбородком чертим круг, перпендикулярный полу (5-10 раз в каждую сторону)
- Подбородком чертим круг, параллельный полу (5-10 раз в каждую сторону)
- Руки в замке за головой, локти смотрят в стороны. Толкаем затылок назад, руками сопротивляемся (до 8 сек), затем то же самое с руками на лбу, толкаем лоб вперед (до 8 сек), затем правая ладонь справа (до 8 сек), затем левая ладонь слева (до 8 сек).
- Руки вытягиваем перед собой, пальцы рук максимально широко, движения в лучезапястных суставах вверх-вниз, пальцы все время максимально разогнуты (20 раз вверх-вниз)
- Руки в том же положении, пальцы рук максимально широко, движения в лучезапястных суставах вверх-вниз, при сгибании кисти пальцы рук максимально сгибаются (20 раз вверх-вниз)
- Руки в том же положении, пальцы рук широко, пальцы согнуты в фалангах («когти тигра»), бросаем их вниз и затем бросаем их вверх (по 5 раз). Затем встряхиваем пальцами до полного расслабления.
- Руки вытягиваем в стороны, большие пальцы в кулаках, вращение в лучезапястных суставах и затем назад (по 15 раз)
- Руки в том же положении, большие пальцы в кулаках, начиная с указательного пальца выпрямляем их по очереди, медленно максимально натягивая вверх и на себя, в конце большой палец.
- Круговые вращения плечами вперед и затем назад (по 15 раз в каждую сторону)
- Круговые вращения плечами - одно вперед, другое назад и затем меняем стороны (по 10 раз на каждую сторону)
- Руки согнуты в локтях, пальцы руки касаются плеч - круговые вращения плечами вперед и затем назад (по 15 раз в каждую сторону)
- Выполняем дыхание уджайи. Ноги присогнуты в коленях, руки по бокам грудной клетки. На вдохе уводим таз назад, на выдохе подворачиваем копчик. Грудная клетка зафиксирована, все движения происходят в поясничном отделе (15 раз вперед-назад).
10.3.1.2. Работа со стопой и нижними конечностями (профилактика плоскостопия)
- Вытягиваем правую ногу перед собой вперед несколько сантиметров над полом, вращение в голеностопном суставе (по 10-15 раз в каждую сторону).
- Перекаты с подошвы на тыльную сторону стопы вперед-назад (по 10 раз на каждую сторону)
- Поднимаемся на носки, сводя пятки друг к другу и поднимая внутренние арки стоп и плавно возвращаемся обратно (очень медленно, 5 раз)
- Поднимаемся на носки, отводя пятки друг от друга и поднимая внешние арки стоп и плавно возвращаемся обратно (очень медленно, 5 раз)
- Тянем большой палец на себя, другие от себя и наоборот (по 5 раз в каждую сторону)
- В тадасане в динамике быстро сгибаем по очереди одну и другую ногу, пытаясь достать пяткой до ягодицы (по 50 раз на каждую ногу). После выполняем комфортный наклон в уттанасану, руки соединяем в локтевой замок, спина расслаблена.
- Упражнение гусеница. Встаем в конец коврика и, зацепляясь пальцами за пол, сгибаем их и ползем вперед.
10.3.2. Позы стоя
- Утткатасана на носках (укрепление квадрицепса). В тадасане поднимаем пятки как можно выше от пола, руки можно развести в стороны, с выдохом медленно приседаем, со вдохом возвращаемся в исходное положение. Не сгибаем колени больше, чем на 90 градусов, спина перпендикулярна полу. Выполняем 2-3 подхода по 1-1,5 минуты. Компенсация после каждого подхода –затем наклон в уттанасану.
- Рудрасана на носках (укрепление квадрицепса). Из тадасаны ноги разводим на расстояние максимального разведения коленей, стопы разворачиваем наружу, сгибаем ноги в коленях, бедро и стопа в одно плоскости, расстояние между коленями равно расстоянию между пятками, корпус вертикален. Начинаем совершать короткие шаги с интервалом 5-10 см вперед, пройдя некоторое расстояние также возвращаемся назад. Выполняем 3 подхода. После 3 подходов выполняем компенсацию – прогиб в положении стоя с разведенными ногами (опускаем пятки на пол, выпрямляем ноги, руками упираемся в крестец, локти тянем друг к другу, плечи от ушей, грудная клетка раскрыта, таз над стопами), затем ставим стопы параллельными друг другу и выполняем наклон в прасариту падоттанасану.
- Уткатасана с опорой на стену (укрепление квадрицепса и приводящих мышц). Становимся вплотную к стене, руки держим в намасте или просто опускаем вниз, голень перпендикулярна полу, угол в коленях 90 градусов. Между ногами сжимаем кирпич. Удерживаем положение 1-1,5 минуты. Выполняем 1-2 раза. Компенсация – перевернутое положение для колена (ложимся на спину, поднимаем ноги вверх и встряхиваем ногами 1-3 минуты) (увеличение венозного оттока, снятие отека).
10.3.3. Позы на четвереньках и в положениях лежа
- Из положения лежа на спине приподнимаемся на локти и выполняем несколько вращательных движений наружу согнутой правой ногой и затем внутрь (10-15 движений), меняем ногу. (Изображение смотрите в пункте 9.2."велосипед")
- Выполняем супта падангуштхасану 1 (лежа на спине поднимаем прямую правую ногу с ремешком, перекинутым через стопу, и подтягиваем на себя) и супта падангуштхасану 2 (отводим ногу с ремешком в сторону, обе стороны таза остаются на полу) и затем возвращаем ногу в исходное положение. Меняем стороны. (вытяжение сгибателей коленного сустава и приводящих мышц)
- Выполняем марджариасану (30 сек -1 минута) при условии, что пациенту не испытывает болевых ощущений в колене в момент выполнения и после.
- В марджариасане поднимаем правую ногу параллельно полу, сгибаем ее, подтягивая пятку к ягодице. В динамике слегка выпрямляем ногу, оставляя согнутой, а потом подтягиваем близко пятку к ягодице (10 раз) и затем фиксируем в статике вариант, когда голень максимально близко к бедру (20 сек). Выполняем то же самое на другую сторону (укрепление бицепса бедра и икроножной мышцы).
- Лежа на полу на боку, поднимаем максимально верхнюю ногу, тело в одной плоскости. (30-60 секунд на каждую сторону). Более сложный вариант - боковой упор на правой стороне. Правая рука согнута в локте, предплечье на полу перпендикулярно боковому упору. В упоре пробуем немного оторвать верхнюю ногу от нижней и зафиксировать, носок заворачиваем внутрь (15 секунд). Меняем сторону. (укрепление мышц, отводящих бедро).
- Выполняем супта падангуштхасану 1 и затем супта падангуштхасану 3 (из супта падангуштхасаны 1 правую ногу уводим влево к левому плечу). Меняем сторону. (ПИР на сгибатели коленного сустава и отводящие мышцы)
- Планка на прямых руках (30 сек-1 минута) (работа с осанкой через укрепление кора)
- Марджариасана на предплечьях (30 сек – 1 минута)
- Упражнение «велосипед» (ложимся на спину и по очереди сначала сгибаем, а затем выпрямляем ногу, «крутим педали») (30 сек) (увеличение венозного оттока, снятие отека)
10.3.4. Работа с дополнительными материалами
В качестве дополнительного материала мы использовали эластичную ленту и нестабильную платформу.Мы пробовали разные вариации упражнений с эластикой и остановились на нескольких:
- Укрепление квадрицепса. В положении тадасана подтягиваем согнутую правую ногу вверх, стараясь удержать его на высоте таза. Лента одним концом закреплена на поднятой стопе, второй конец зафиксирован под опорной стопой. Выпрямляем ногу и медленно сгибаем в исходное положение. (10-15 раз на каждую сторону).
- Укрепления бицепса ноги и мышц голени. Закрепляем ленту на пятке правой ноги одним концом, второй зафиксирован стопой левой ноги. Колени вместе и слегка согнуты. Сгибаем медленно правую ногу в колене, подтягивая пятку к ягодицам (10-15 раз на каждую сторону).
- Укрепление приводящих мышц. Закрепляем один конец эластичной ленты на правой стопе, другой – за внешний предмет справа (ножка стола, батарея). Вдох – исходное положение, выдох – нога приводится, уходя за левую ногу (по 10-15 раз на каждую сторону).
- Укрепление отводящих мышц. Закрепляем один конец эластичной ленты на правой стопе, другой – за внешний предмет слева (ножка стола, батарея). Вдох – исходное положение, выдох – нога отводится вправо (по 10-15 раз на каждую сторону).
- Вирабхадрасана на нестабильной платформе (статика 10-15 секунд) (укрепление всех стабилизаторов). Ступня согнутой ноги стоит на нестабильной платформе.
- Тракция для коленного сустава из тайского массажа. Практикующий лежит на полу на спине, нога с травмированным коленом согнута. Йогатерапевт сидит на полу со стороны ног пациента, ногой упирается в заднюю часть бедра, а руками держится за голень, уходя весом назад. (1-3 минуты на каждую сторону).
10.3.5. Завершающий блок
- Шалабхасана с руками вдоль боков (30 секунд) (работа с осанкой через укрепление кора) Компенсация – кошка с круглой спиной.
- Ардха навасана (упрощенный вариант с согнутыми коленями, полный вариант – с прямыми коленями) (30 секунд) (работа с осанкой через укрепление кора)
- Полумост с руками в замке (30 секунд)
- Супта падангуштхасана 1, супта падангуштхасана 2, супта падангуштхасана 3 (вытяжение на сгибатели коленного сустава, приводящие и отводящие мышцы)
- Шавасана для коленей из йоги Айенгара (5 минут) (увеличение венозного оттока, снятие отека). С помощью ремней сонастраивается положение бедренной и большеберцовой кости (4 ремня – 2 на бедрах, 2 – на голенях) и выстраивается положение надколенника. Между ног коврик. Ноги укладываются вверх на стену вплотную, таз прижат к стене. Сверху на стопу можно положить мешок с песком
- Шавасана (все тело на полу) + йоганидра (7 минут) (нормализация работы нервной система)
Практикующая должна была выполнять данный комплекс регулярно, с 1-2 выходным в неделю. Можно было выполнять комплекс целиком, либо чередовать через день следующую схему блоков: 1-2-3-5 и 1-2-4-5.
До начала первого занятия и через 1,5 месяцам пациент был протестирован по двум опросникам: Pain Detect и M.Lequene. Полная информация по опросникам представлена ниже. Спустя почти 2 месяца удалось добиться снижения интенсивности боли колена, интенсивность наиболее сильного приступа стала меньше, ушло ощущение «кручения» колена во время поездки на транспорте, отмечалось улучшение психоэмоционального состояния, появилась уверенность в решении этой проблемы и увеличилась мобильность (пациент стал ходить более длительные дистанции без проявления боли), отёк спал, но не значительно.
10.4. Изменение состояния занимающегося с течением времени
10.4.1. Опросник по боли PAIN DETECT
| Вопросы: | Дата 01.07.17г. | Дата 18.08.17г. | |
| Как бы вы оценили интенсивность боли, которую испытываете? 0-10 | 6 | 4 | |
| Как бы вы оценили интенсивность наиболее сильного приступа боли за последние 4 недели? 0-10 | 8 | 6 | |
| В среднем насколько сильной была боль в течение последних 4 недель? 0-10 | 7 | 6 | |
| Характер протекания боли:
непрерывная боль, меняющаяся по интенсивности 0 непрерывная боль с периодическими приступами -1 приступы боли без болевых ощущений между ними +1 приступы боли с болевыми ощущениями между ними +1 | +1 | +1 | |
| Отдает ли боль в другие области тела?
да +2 нет 0 | 0 | ||
| Вопросы с вариантами ответов: совсем нет - 0, едва заметное -1 , незначительное - 2, умеренное -3 , сильное - 4, очень сильное - 5 | |||
| Испытываете ли вы ощущение жжения в проблемной области? | 3 | 2 | |
| Ощущаете ли вы покалывание или пощипывание в области боли? | 3 | ||
| Возникают ли у вас болезненные ощущения в указанной области при легком соприкосновении с одеждой, одеялом? | 2 | 1 | |
| Возникают ли у вас резкие приступы боли в указанной области, как удар током? | 3 | 3 | |
| Возникают ли у вас болезненные ощущения в указанной области при воздействии горячего или холодного (например, воды, когда моетесь) | 3 | 2 | |
| Ощущаете ли вы онемение? | 2 | 2 | |
| Вызывает ли боль легкое нажатие на указанную область, например, нажатие пальцем? | 3 | 2 | |
| Общее количество баллов | 41 | 31 | |
| Результаты обследования на наличие невропатического компонента боли
Отрицательный 0-12 (маловероятно <15%), Неопределенный 12-18 (возможно наличие) Положительный 18-38 (высока вероятность невропатического компонента боли >90%) | |||
10.4.2. Индекс тяжести гонартроза (M.Lequene)
| Признаки и градации | Дата 01.07.17г | Дата 18.08.17г |
| Боль | ||
| Ночная боль: | ||
| - только при движении или в определенном положении | 1 | 1 |
| - даже без движения | 2 | 2 |
| Утренняя скованность или боль после вставания с постели: | ||
| - менее 15 минут | 1 | 1 |
| - 15 минут и более | 2 | 2 |
| Усиление боли после стояния в течение 30 минут | 1 | 1 |
| Боль возникает при ходьбе: | ||
| - только после прохождения определенной дистанции | 1 | 1 |
| - с самого начала пути и затем усиливается | 2 | 2 |
| Максимальная дистанция при ходьбе без боли: | ||
| - более 1 км, но с ограничениями | 1 | 1 |
| - около 1 км | 2 | 2 |
| - от 500 до 900 м | 3 | 3 |
| - от 300 до 500 м | 4 | 4 |
| - от 100 до 300 м | 5 | 5 |
| - менее 100 м | 6 | 6 |
| - с одной палочкой или костылем | +1 | +1 |
| - с двум палочками или костылями | +2 | +2 |
| Наличие трудностей в повседневной жизни (просто – 0, с трудом – 1, невозможно - 2): | ||
| - можете ли вы пройти вверх один пролет лестницы | 0 1 2 | 0 1 2 |
| - можете ли вы пройти вверх один пролет лестницы | 0 1 2 | 0 1 2 |
| - можете ли вы убрать что-то на нижнюю полку шкафа, становясь на колени | 0 1 2 | 0 1 2 |
| - можете ли вы идти по неровной дороге? | 0 1 2 | 0 1 2 |
| - испытываете ли вы внезапные боли и/или внезапное ощущение потери опоры в пораженной конечности? | иногда – 1 часто - 2 | иногда – 1 часто - 2 |
| Общее количество балов: | 8 | 6 |
| Сумма баллов позволяет судить о тяжести гонартроза: 1-4 слабая, 5-7 средняя, 8-10 выраженная, 11-12 значительно выраженная, более 12- резко выраженная | ||
10.4.3. Отзывы о своём состоянии после 4 месяцев выполнения комплекса (на 1 ноября 2017 года)
Практикующий пишет: «Делаю упражнения, они мне очень нравятся, чередую упражнения в разной последовательности для разнообразия и для экономии времени (не всегда есть время на всю последовательность). Комплекс помогает - это точно на 108%. Еще добавила тайский массаж на регулярной основе, ходьбу со скоростью 8 км/ч в горку (минут 40), да и на йогу постепенно возвращаюсь в общую группу (делаю, что могу).Отек значительно уменьшился, нога стала лучше сгибаться в колене!»
11. Список литературы
Научные и медицинские книги:
- Диссертация «Диагностика и лечение повреждений менисков при травме коленного сустава», дмн. Филиппов Олег Петрович, Москва 2004
- «Лечебная физическая культура» - В.А.Епифанов, Москва Издательская группа «ГЭОТАР-Медиа» 2006
- «Медицинская реабилитация» - В.А.Епифанов, Москва «МЕДпресс-информ» 2005
- «Диагностика и консервативное лечение заболеваний и повреждений опорно-двигательной системы» - А.А. Коржу, В.П.Черных, В.А.Филиппенко, Н.В. Дедух, И.А. Зупанец, А.Н.Хвисюк, Т.Н. Гращенкова, Харьков «Основа» 1997
- «Клиническая диагностика болезней суставов» Доэрти Майкл и Джон
- «Справочник по травматологии и ортопедии» - А.А.Корж, Е.П. Меженина,А.Г. Печерский, В.Г. Рынденко, Киев «Здоров’я» 1980
- «Справочник по травматологии» Краснов А.Ф., Аршин В.М., Цейтлин М.Д. - Москва: Медицина, 1984. Глава 8. Повреждения менисков, связок коленного сустава
- «Травматология и ортопедия Руководство для врачей. В 3-х томах» под ред. Шапошника Ю.Г.- Москва «Медицина», 1997.
Интернет ресурсы:
- Википедия.
- Колено болит – это синовит или бурсит?
- Сайт спортивной медицины
- сайт «US National Library of MedicineNational Institutes of Health» статьи на английском:
- Йога у взрослых с артритом: результаты рандомизированного контролируемого прагматического процесса
- Йога для лечения остеоартрита коленного сустава у пожилых женщин: экспериментальное рандомизированное контролируемое исследование
- Влияние хатха-йоги на остеоартрит коленного сустава
- Влияние интегрированной йогатерапии на боль, утреннюю скованность и беспокойство при остеоартрите коленного сустава: рандомизированное контрольное исследование
- Сайт Йога портал Ритамбхара Статья Т.Толочковой «Чтобы не было мучительно больно»
- Сайт Wild Yogi Статья Е.Кулаковского «Йога-терапия при патологиях коленных суставов»
- Сайт Санкт-Петербургское ЙТ Общество Статья С.Ермолаевой «Протокол йогатерапии коленного сустава при гонартрозе»
- Статья Виталия Литвинова. Москва 2012 год «Йога. Комплекс для коленей»
- Хорошая база изображений асан сайт www.yodaga.com
- Трансплантология мениска коленного сустава
Книги по йоге и лекции:
- Лекции Артёма Фролова обучение в Санкт-Петербургский институт восточных методов реабилитации на курсе йогатерапии 2016-2017
- Лекции Саги Ермолаевой обучение в Санкт-Петербургский институт восточных методов реабилитации на курсе йогатерапии 2016-2017
- «Йогаасана виджняна» - Дхирендра Брахмачари, Москва: «Ritambhara Books» 2006
- «Йога-сукшма-вьяяма» - Дхирендра Брахмачари, Киев: «София», 2000
- «Пояснение Йоги» / «Йога дипика» - Б.К.С.Айенгар, Москва: «Медси XXI», 1993
- «Новый взгляд на йогатерапию» - Свами Шивананда с дополнениями Андрея Сидерского, Киев: «София», 2000
- «Полное иллюстрированное руководство Йога» Свами Вишнудевананда,
- «Очищение по аюрведе и йоге» - Мартынов Б.В., Москва: «Эксмо» 2006
- «Личная гигиена йога» - Шри Йогендра, Киев: «София», 1997
- «Йогатерапия. Практическое руководство» - Артем Фролов, Москва: «Ориенталия», 2016